Kapitel 2_2005
Werbung

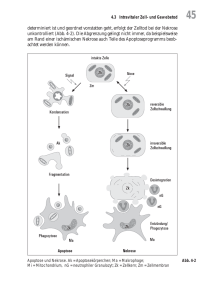
KAPITEL 2 ZELLUNTERGANG ___________________________________________________________________________ 2.1. 2.1.1. 2.1.2. 2.2. 2.2.1. 2.2.2. 2.2.3. ZUSAMMENFASSUNG 1 HAUPTURSACHE DES ZELLUNTERGANGES ÜBER EINE SCHWELLUNG (ONKOSE) IST DIE ISCHÄMIE. 2 Der «Leichnam» der Zelle, welche durch eine Onkose zugrundegegangen ist, wird Nekrose genannt. Was entsteht aus dem nekrotischen Gewebe ? DER ZELLUNTERGANG ÜBER EINE SCHRUMPFUNG (APOPTOSE) IST EIN VORGANG, DER ALS «OPPOSITION» ZUR ZELLTEILUNG (MITOSE) VERSTANDEN WERDEN KANN. Eine Apoptose kann auf verschiedene Signale hin ausgelöst werden. Eine Apoptose kann über den Fas- oder den PerforinGranzym-Weg induziert werden. Die Apoptose wird durch Gene gesteuert. 3 5 5 6 7 10 ZUSAMMENFASSUNG Zellen können aus verschiedenen Ursachen zugrundegehen: wegen eines «Unfalls», durch «Suizid» oder durch «Killer». Unabhängig von diesen Ursachen kann der Zelluntergang auf zwei Arten manifest werden: durch eine Onkose (Schwellung der Zellen), oder eine Apoptose (Schrumpfung der Zellen). Eine Onkose wird entweder über eine Denaturierung zellulärer Proteine oder einen Abbau der Proteine durch eigene Enzyme hervorgerufen. Direkte Ursache des Zellunterganges durch Onkose ist eine erhöhte Permeabilität der Zellmembranen, hervorgerufen durch eine Zunahme der intrazellulären Konzentration der Ca2+-Ionen. Grund dafür ist eine Drosselung der ATP-abhängigen Ionenpumpen wegen einer Hypoxie. Die aus den Mitochondrien und dem endoplasmatischen Retikulum ins Zytoplasma ausgetretenen Ca2+-Ionen aktivieren Phospholipasen, ATPasen, Proteasen und Endonukleasen. Die Nekrose ist das morphologische Korrelat der Zelle, welche durch eine Onkose zugrundegegangen ist. Anhand der vorherrschenden Morphologie werden vier Typen von Nekrosen unterschieden: (1) Koagulationsnekrosen (Koagulation der Proteine durch Denaturierung), (2) Kolliquationsnekrosen (Lyse der Proteine durch Enzyme), (3) verkäsende Nekrosen (Mischform) und (4) fibrinoide Nekrosen. Die Koagulationsnekrosen bestehen aus abgestorbenen Zellen, deren Proteine während des intravitalen Prozesses des Zellunterganges koagulierten, die Kolliquationsnekrosen aus Zellen, deren Proteine durch die Einwirkung von Proteasen verflüssigt worden sind. Verkäsende Nekrosen zeigen folgende Eigenschaften: (1) Sie sind stark angereichert mit Glykolipiden, (2) sie können expandieren und (3) sich verflüssigen. Verkäsende Nekrosen sind typischerweise bei der Tuberkulose zu beobachten.In nekrotischen Geweben kann es zu einer Akkumulation von Ca2+-Ionen und einer anschliessenden Verkalkung kommen, die Nekrose kann resorbiert und der Gewebedefekt repariert oder die Nekrose sekundär bakteriell infiziert werden. Ein Abszess ist definiert als eine Ansammlung von Eiter in einem durch eine Kolliquationsnekrose entstandenen zystischen Hohlraum. Eiter entspricht lytisch-nekrotisch eingeschmolzenen Gewebe- und Zelltrümmern (z.B. Fragmente zugrundegegangener Granulozyten). Der Zelluntergang über eine Apoptose ist ein Vorgang, der als «Opposition» zu einer Zellteilung (Mitose) verstanden werden kann. Die beiden Hauptcharakteristika der Apoptose sind: (1) Die Kern-Desoxyribonukleinsäure (DNA) ist zwischen den Nukleosomen aufgebrochen und liegt in Fragmenten aus ungefähr 185-200 Basenpaaren oder einem ganzzahligen Mehrfachen davon vor. (2) Die Apoptose kann durch eine Hemmung der Proteinsynthese unterbunden werden. Die Apoptose wird durch eine Aktivierung des myc-, bax- oder p53-Gens stimuliert und durch eine Aktivierung des bcl-2-Gens gehemmt. Entscheidend für die Wirkung des Bcl-2-Proteins (Bcl-2) als Apoptose-Hemmer ist nicht dessen Menge, sondern das Verhältnis zwischen der Menge des vorhandenen Bcl-2 und jener des Bax-Proteins. Wenn - im Vergleich zum Bax-Protein - relativ viel Bcl-2 vorhanden ist, bleibt eine Apoptose aus, wenn relativ wenig Bcl-2 vorhanden ist, tritt eine Apoptose ein. Das Bcl-2 scheint die Lipidperoxidation von Membranen über einen Einfluss auf den Austausch von Ca2+-Ionen verhindern zu können. Zellen können zugrundegehen, (1) zufällig wegen eines «Unfalls», (2) beabsichtigt durch «Suizid» oder (3) gezielt durch «Killer» bei einer Entzündungs- oder Immunreaktion. Unabhängig von den Ursachen kann der Zelluntergang auf zwei Arten manifest werden: durch eine Schwellung (Onkose) oder eine Schrumpfung (Apoptose). 2.1. HAUPTURSACHE DES ZELLUNTERGANGES SCHWELLUNG (ONKOSE) IST DIE ISCHÄMIE. ÜBER EINE Eine Ischämie [ (griechisch) = anhalten] ist eine Minderdurchblutung von Geweben infolge einer Obstruktion arterieller Gefässe durch einen Verschluss des Lumens wegen eines Embolus oder Thrombus oder durch eine Verdickung der Gefässwand wegen einer Atherosklerose. Bei einer Ischämie kann der Zelltod für einzelne Zellen sehr schnell (innerhalb von Minuten) erfolgen (z.B. für Neuronen), für andere langsam (z.B. für Fibroblasten). Eine Onkose wird entweder über eine Denaturierung zelleigener Proteine oder über eine Zerstörung zellulärer Proteine durch zelleigene Enzyme hervorgerufen. Welcher dieser beiden Mechanismen abläuft, hängt von der Umgebung der Zellen und dem Enzymgehalt der Zellen ab. Die Onkose beginnt mit einer Denaturierung der zellulären Proteine. Startsignal ist wahrscheinlich ein Abfall des intrazellulären pH-Wertes. Die Denaturierung der Proteine besteht in einer Veränderung ihrer Tertiärstruktur. Dadurch wird die Tendenz der Proteine sich zu aggregieren verstärkt. Eine Denaturierung zellulärer Proteine hat folgende Auswirkungen: (1) Sie hemmt die lysosomalen, proteolytischen Enzyme. (2) Sie verhindert eine Diffusion zellulärer Proteine aus der Zelle hinaus, weil die denaturierten Proteine nicht mehr löslich sind. (3) Sie hebt die antigenen Eigenschaften der intrazellulären Proteine auf. Direkte Ursache des Zellunterganges durch Onkose ist eine erhöhte Permeabilität der Zellmembranen - hervorgerufen durch eine Zunahme der intrazellulären Ca2+-IonenKonzentration (siehe Abb.1-1). Grund dafür ist eine Drosselung der ATP-abhängigen Ionenpumpen bei einer Hypoxie. Die aus den Mitochondrien und dem endoplasmatischen Retikulum ins Zytoplasma ausgetretenen Ca2+-Ionen aktivieren Phospholipasen, ATPasen, Proteasen und Endonukleasen. 2.1.1. Der «Leichnam» der Zelle, welche durch zugrundegegangen ist, wird Nekrose genannt. eine Onkose Eine Nekrose kann sich als Koagulationsnekrose (Tab.2-1), als Kolliquationsnekrose, als verkäsende Nekrose (Mischform) und (4) als fibrinoide Nekrose präsentieren. Tab.2-1 Die zwei Hauptformen der Nekrose sind die Koagulationsnekrose und die Kolliquationsnekrose. ___________________________________________________________________________ Merkmal Koagulationsnekrose Kolliquationsnekrose ___________________________________________________________________________ Zelluläre Proteine Denaturiert, koaguliert Zellkonturen Längere Zeit noch erkennbar Gewebestruktur Längere Zeit noch erkennbar Färbbarkeit des Hypereosinophil 1 Zytoplasmas mit Hämatoxilin-Eosin Zellkern Karyolyse Durch Enzyme aufgelöst Nicht mehr erkennbar Nicht mehr erkennbar Nicht anfärbbar Basophile Pyknose, gefolgt von einer Karyorhexis Persistenz Kurzlebig Langlebig ___________________________________________________________________________ Beispiele Akute Virushepatitis Enzephalomalazie (anämischer oder hämorrhagischer Hirninfarkt Extremitäteninfarkt (feuchte Gangrän 2) Abszess (Heterolyse) Akute Pankreatitis Fettgewebsnekrosen Dekubitus 2 ___________________________________________________________________________ 1 Akute Virushepatitis Myocardinfarkt Niereninfarkt Milzinfarkt Extremitäteninfarkt (trockene Gangrän) Mesenterialinfarkt Durch die Denaturierung der Proteine wird deren Tertiärstruktur verändert: Basische Regionen werden freigelegt und können verstärkt mit Eosin reagieren. 2 Primär liegt eine Koagulationsnekrose vor. Sekundär kommt es infolge eines zusätzlichen bakteriellen Infektes zu einer Heterolyse des Gewebes (siehe unten). Die Koagulationsnekrosen bestehen aus abgestorbenen Zellen, deren Proteine während des intravitalen Prozesses des Zellunterganges koagulierten (Abb.2-1), die Kolliquationsnekrosen aus Zellen, deren Proteine durch die Einwirkung von Proteasen verflüssigt worden sind. Dies erklärt, warum in Kolliquationsnekrosen die Gewebestruktur und die Zellkonturen aufgehoben sind und aus Kolliquationsnekrosen schnell zystische Hohlräume entstehen können. Ein Abszess ist definiert als eine Ansammlung von Eiter in einem zystischen Hohlraum, der sich auf dem Boden einer Kolliquationsnekrose gebildet hat. Eiter entspricht lytischnekrotisch eingeschmolzenen Gewebe- und Zelltrümmern (z.B. Fragmente neutrophiler Granulozyten). Bei einer Phlegmone breitet sich eine akute Entzündung (oft durch Staphylococcus aureus oder Streptococcus Typ A verursacht) breit im Gewebe aus: Man beobachtet eine diffuse Infiltration von neutrophilen Granulozyten, noch ohne Destruktion des Gewebes. Abb.2-1 Das morphologische Korrelat eines Myocardinfarktes ist eine Koagulationsnekrose: Die zellulären Proteine aggregieren infolge einer Denaturierung. Die Zellkonturen bleiben bei der Koagulationsnekrose noch relativ lange erkennbar. (Myocard, Hämatoxylin-Eosin, Vergrösserung: 400 x) Verkäsende Nekrosen enthalten viele Glykolipide (aus Zellmembranen oder Bakterien), können sich ausdehnen, weil die Makrophagen während ihrer Phagozytose selber zugrundegehen und können sich verflüssigen. Verkäsende Nekrosen sind typischerweise bei der Tuberkulose, einer chronischen granulomatösen Entzündung) zu beobachten. Von den Kolliquationsnekrosen sind Zellveränderungen zu unterscheiden, welche durch die beiden Prozesse Heterolyse und Autolyse zustandekommen. Die Heterolyse ist die Proteolyse der noch lebenden, jedoch zugrundegehenden Zellen durch (1) Zellen in ihrer Umgebung (z.B. neutrophile Granulozyten), (2) Mikroorganismen (z.B. Bakterien) oder (3) aktivierte Faktoren im Blutplasma. Die Autolyse ist die weitere Auflösung bereits toter Zellen durch noch vorhandene aktive lysosomale Enzyme. Neben einer Ischämie können auch zytotoxische Prozesse zu einer Nekrose führen. Die beiden wichtigsten solchen Prozesse sind immunologische Abwehrreaktionen und die Aktivierung des Komplementsystem. Bakterielle Toxine erzeugen meistens Kolliquationsnekrosen. Die Entstehung und Ausbreitung von Nekrosen kann auf verschiedene Art und Weise «abgewehrt» werden: (1) intrazellulär durch eine Aktivierung von Autophagosomen und durch eine vermehrte Synthese von Proteinen, welche Ca2+-Ionen binden, (2) durch einen Verschluss von Gap Junctions zwischen den Zellen sowie (3) durch das Auftreten von Fibrin in den Randzonen der Nekrosen («Demarkierung») und (4) über eine Phagozytose derjenigen Zellen, welche zugrundegegangen sind, durch neutrophile Granulozyten und Makrophagen. 2.1.2. Was entsteht aus dem nekrotischen Gewebe ? In nekrotischen Geweben kann es zu vier Veränderungen kommen: (1) In der Nekrosezone häufen sich Ca2+-Ionen an; die Nekrose verkalkt schlussendlich. (2) Aus den Zellmembranen frei gewordenes Cholesterin kristallisiert aus. Um diese Herde herum bilden sich Granulome (Cholesteringranulome). (3) Die nekrotischen Zellen werden vollständig resorbiert und der Gewebedefekt wird repariert werden. (4) Die Nekrosezone wird sekundär bakteriell infiziert und dehnt sich weiter aus. 2.2. DER ZELLUNTERGANG ÜBER EINE SCHRUMPFUNG (APOPTOSE) IST EIN VORGANG, DER ALS «OPPOSITION» ZUR ZELLTEILUNG (MITOSE) VERSTANDEN WERDEN KANN. Die Apoptose [ (griechisch) = weg, ab, herunter; = fallen] entspricht einem beabsichtigten oder programmierten Zelltod. Die Apoptose ist dadurch charakterisiert, dass die Desoxyribonukleinsäure (DNA) des Zellkernes zwischen den Nukleosomen aufgebrochen wird und in Fragmenten aus ungefähr 185-200 Basenpaaren oder einem ganzzahligen Mehrfachen davon vorliegt. Die Fragmentierung erfolgt über eine Aktivierung einer Endonuklease (durch intrazytoplasmatische Ca2+-Ionen). Die Apoptose kann demnach durch eine Hemmung der Proteinsynthese unterbunden werden. Durch eine Selbstzerstörung ihrer DNA kommt die Zelle möglicherweise einem Transfer irregulärer genetischer Informationen nach dem Auftreten eines irreparablen DNA-Schadens zuvor. Die Apoptose unterscheidet sich morphologisch von einer Onkose in erster Linie durch eine Schrumpfung der apoptotischen Zelle (Tab.2-2). Tab.2-2 Die Apoptose unterscheidet sich von einer Onkose anhand verschiedener Merkmale, vor allem aber durch eine Schrumpfung der apoptotischen Zellen. Die Apoptose ist ein aktiver Prozess und erfordert Energie. ___________________________________________________________________________ Merkmal Onkose Apoptose ___________________________________________________________________________ Zelle Zellkern DNA Geschwollen, zu einem späteren Zeitpunkt rupturiert Pyknose Pyknose Karyolyse - Intrazytoplasmatische Konzentration der Ca2+-Ionen Zytoskelett Zellmembran Organellen Lage in einer Ischämie Begleitentzündung Erhöht Geschrumpft Karyorhexis 1 Aufgebrochen in Fragmente mit einer systematischen Grösse Erhöht Lytisch verändert Rupturiert Rupturiert Intakt Destruiert Intakt Im Zentrum der Ischämie Am Rand der Ischämie Vorhanden Fehlt (Reaktion auf die Freisetzung zellulärer Bestandteile infolge der Ruptur) Gesamtprozess Passiv Aktiv (Erfordert eine Neusynthese von Proteinen) ___________________________________________________________________________ 1 2.2.1. Die Karyorhexis ist der beste zytologische Marker für eine Apoptose. Eine Apoptose kann auf verschiedene Signale hin ausgelöst werden. Apoptosen können bei der Involution (Atrophie) von Organen, der Einwirkung von verschiedenen Zytokinen, bei immunologischen Reaktionen [z.B. im Rahmen von Autoimmunkrankheiten oder des Acquired Immunodeficiency Syndrome (AIDS)], der Zell- und Gewebeerneuerung (z.B. Granulopoiese, Lymphopoiese, in Basalzellen oder in embryonalen Geweben) und in malignen Tumoren auftreten (Tab.2-3). Die Apoptose wurde anfangs 1970 entdeckt. Viele Kenntnisse über das Modell der Apoptose wurden am Nematoden Caenorhabditis elegans gewonnen. Dabei stellte es sich heraus, dass die apoptotischen Kontrollmechanismen in der Evolution stark konserviert sind. Dies beweist die grosse Bedeutung der Apoptose in der Morphogenese und der Sicherung der gesunden Gewebe. Tab.2-3 Eine Apoptose kann durch verschiedene Faktoren induziert oder gehemmt werden. ___________________________________________________________________________ Auslösendes Signal Beispiele Apoptose Wirkung auf ... ___________________________________________________________________________ Hormone Glukokortikoide Erythropoietin Entzug von Östrogen Entzug von Testosteron HIV-Infekt Tumornekrosefaktor 1 Entzug von Interleukin-2 induziert gehemmt induziert induziert induziert induziert induziert induziert Gene Entzug von Nervenwachstumsfaktor fas-Gen-Defekt Toxische Stoffe Nikotin gehemmt Viren Zytokine Wachstumsfaktoren gehemmt Lymphozyten Vorläuferzellen der Erythropoiese Epithelzellen der Mamma (Involution) Epithelzellen der Prostata (Involution) Helfer-T-Lymphozyten Endothelzellen Lymphozyten Hämatopoietische Stammzellen Neuronen Lymphozyten (Gefahr: Entstehung maligner Lymphome) Neuronen (Gefahr: Tumorentstehung und Chemotherapie-Resistenz) andere induziert Stimulation des Fasinduziert Lymphozyten Rezeptors (FasR2) (CD 95) Ionisierende Strahlen induziert ___________________________________________________________________________ 1 2.2.2. Der Tumornekrosefaktor- induziert eine Erhöhung der Ca2+-Ionen-Konzentration im Zytoplasma. 2 Bei Osteosarkomen kann eine lösliche Variante des normalerweise membranständigen CD95Rezeptors (Fas-Rezeptor: FasR) vorhanden sein. Es wird vermutet, dass diese lösliche Variante Ursache der Chemotherapie-Resistenz von Tumoren sein kann, weil ein Teil der Zytostatika-Moleküle durch den löslichen FasR absorbiert wird. Eine Apoptose kann über den Fas- oder den Perforin-Granzym-Weg induziert werden. Die Apoptose über den Fas-Weg läuft in vier Phasen ab. Er beginnt in der Zellmembran mit einer Aggregation von Proteinen, welche die «Todesdomäne» besitzen (Abb.2-2). Die wichtigsten beiden Vertreter dieser speziellen Protein-Familie sind der Fas-Rezeptor (FasR) und der Tumornekrosefaktor-Rezeptor-1 (TNFR-1). Diese Aggregation führt zu einer Aktivierung der Caspase 8 über eine zweite «Todesdomäne», die Fas Associated Death Domaine (FADD, ein Adaptorprotein). Die FADD bindet an den FasR. Dieser Kontakt wird durch das ubiquitär vorhanene Protein Sentrin kontrolliert. Die Caspasen sind Proteasen; in ihrem Name widerspiegeln sich ihre wichtigsten Komponenten und ihre Funktion (Cystein-AspartylProteasen). Die Caspasen sind an verschiedenen zellulären Prozessen beteiligt (Signaltransduktion, Aktionen der Zytokine, enzymatischer Abbau intrazellulärer Proteine). Bei einer Induktion der Apoptose über den Perforin-Granzym-Weg werden die Caspasen durch die Granzyme direkt aktiviert. Im Zentrum der zweiten Phase der Apoptose steht eine Schädigung der mitochondrialen Membranen durch eine vermehrte Bildung von Sauerstoffradikalen (z.B. als Folge der Einwirkung toxischer Substanzen). Daran beteiligt ist die Caspase 8. Es konnte beobachtet werden, dass Zellen mit einer reduzierten Sauerstoffversorgung gegenüber Apoptosen resistenter sind als Zellen mit einer normalen Sauerstoffaufnahme. Aus den geschädigten Mitochondrien tritt mehr Cytochrom c als normal ins Zytoplasma aus. Die Störung dieser funktionellen Homostase der Mitchondrien kann durch Proteine aus der Familie der Bcl-2Proteine (Bcl-2, Bcl-x und Mcl-1) unterdrückt werden. Der genaue Wirkungsmechanismus der Bcl-2-Proteine, auch «Überlebensfaktoren» genannt, ist noch nicht definitiv bekannt. Die dritte Phase beginnt damit, dass sich das freigesetzte Cytochrom c an das Protein Apaf-1 bindet und auf diesem Weg die Caspase 9 aktiviert. Die Caspase 9 kann durch -Strahlen direkt aktiviert werden. Folge der Aktivierung der Caspase 9 ist eine Kettenreaktion aus mit dem Ziel, wichtige Zellkomponenten (DNA, Zytoskelett-Protein, Proteinkinasen und Proteine im Dienste der DNA-Reparatur) zu zerstören. So spaltet schlussendlich die Caspase-Activated Deoxyribonuclase (CAD), eine Endonuclease, die DNA jeweils zwischen den einzelnen Nucleosomen (siehe oben). Es sind heute Bestrebungen im Gange, Inhibitoren von Caspasen zu entwickeln mit dem Ziel, sie therapeutisch einzusetzen. In der letzten Phase der Apoptose werden die Trümmer der apoptotischen Zellen (Apoptose-Körper) von Zellen in der Umgebung phagozytiert. Es kann sein, dass dabei Proteine, welche in den Apoptose-Körpern enthalten sind, fälschlicherweise als fremd erkannt werden und Anlass zu einer Autoimmunkrankheit geben können. Abb.2-2 Apoptose Die Apoptose läuft in vier Phasen ab: (1) Aggregation des «Todessignal-Komplexes», (2) Schädigung der Mitochondrien und Austritt von Cytochrom c aus den Mitochondrien, (3) Aktivierung von intrazellulären Proteasen und Nukleasen, enzymatische Lyse der DNA und wichtiger zellulärer Proteine und (4) Phagozytose der ApoptoseKörper. Der Tumornekrosefaktor-Rezeptor-1 (TNFR-1) ist ähnlich aufgebaut wie der FasL: Er besitzt ebenfalls eine «Todes-Domäne» (siehe Text). FasL: Fas-Ligand; FasR: Fas-Rezeptor; CAD: Caspase Activated Deoxyribonuclease; T-Zellen: T-Lymphozyten (Nach: Yeh ETH: Life and death of the cell. Hospital Practice 33 (8): 85-92, 1998) Mit zunehmendem Alter nimmt die Häufigkeit der Apoptosen von Neuronen im Hirn zu. Epidemiologen konnten feststellen, dass das Risiko für neurodegenerative Erkrankungen (Alzheimer und Parkinson Krankheit) bei Patienten mit einem Nikotinabusus kleiner ist als in einem Kollektiv von Nichtrauchern. Auf der Basis dieser Beobachtungen wird vermutet, dass Nikotin möglicherweise das Auftreten von Apoptosen zu verhindern vermag. Dies wäre dann eine mögliche Erklärung dafür, dass die Chemotherapie maligner Tumoren bei Rauchern nicht selten weniger erfolgreich verläuft als bei Nichtrauchern und dass bei Patientinnen mit einem Mammakarzinom und bei Patienten mit einem malignen Melanom die Patientinnen und Patienten mit Nikotinabusus häufiger Metastasen aufweisen als Nichtraucherinnen und Nichtraucher. 2.2.3. Die Apoptose wird durch Gene gesteuert. Lymphozyten und Thymozyten gehen nach der Gabe von Glucokorticosteroiden nicht zugrunde, wenn vorher die Synthese der Protein- oder Ribonukleinsäure (RNA) blockiert worden ist. Das Gleiche gilt für die Wirkung niedriger Strahlendosen auf die beiden Zelltypen. Diese beiden Beobachtungen werden als Hinweis darauf interpretiert, dass die Apoptose genetisch kontrolliert ablaufen muss. Die Apoptose ist das «Gegenprinzip» der Zellproliferation. Das Wachstum eines Tumors kann entweder (1) als Folge einer gesteigerten Proliferation oder (2) einer verlängerten Überlebenszeit seiner Zellen interpretiert werden. Die Proliferation der Tumorzellen wird durch Onkogene und Suppressor-Gene gesteuert, die Apoptose durch das bax- und p53-Gens sowie die Familie der bcl-2-Gene (Tab.2-4). Tab.2-4 Die Bilanz zwischen der proliferativen und apoptotischen Aktivität des Tumorgewebes prägt das Ausmass der Progression eines malignen Tumors. Das p53-Gen ist ein Suppressorgen. ___________________________________________________________________________ Einflussfaktor Proliferation Apoptose Verhalten des Tumors ___________________________________________________________________________ Aktivierung von Onkogenen Aktivierung der Familie der bcl-2-Gene intensiviert - gehemmt Aktivierung des p53-Gens Aktivierung des bax-Gens gehemmt - intensiviert intensiviert Progression Progression Regression Regression Aktivierung des Tumornekrosefaktors intensiviert Regression ___________________________________________________________________________ Die Proteine der Bcl-2-Familie kommen nicht nur in mitochondrialen Membranen, sondern auch in der Kernmembran und im endoplasmatischen Retikulum vor. Es gibt Hinweise darauf, dass die Proteine der Bcl-2-Familie am intrazellulären Fluss von Ionen beteiligt sind. So scheint das Bcl-2 einen Anstieg der Konzentration der Ca2+-Ionen im Zytoplasma zu hemmen. Dadurch verhindert es eine Lipidperoxidation von Membranen, wie sie durch eine Vermehrung von Ca2+-Ionen induziert werden kann. Entscheidend für die Wirkung des Bcl-2 als ApoptoseHemmer ist nicht seine Menge, sondern das Verhältnis zwischen der Menge des Bcl-2 und jener des Bax-Proteins (Bcl-2 assoziiertes x Protein; x steht für unbekannt). Das Bax kann mit dem Bcl-2 Heterodimere bilden und so das Bcl-2 inaktivieren. Wenn, im Vergleich zum Bax, relativ viel Bcl-2 vorhanden ist, bleibt eine Apoptose aus, andernfalls tritt eine Apoptose ein.