Document
Werbung

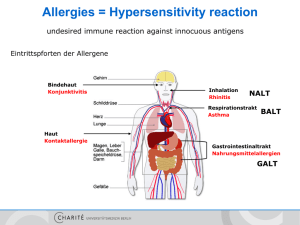
1. Immunsystem allgemein Immunsystem = humorales (AK) und zelluläres Abwehrsystem. Dazu existieren die äusseren Schutzbarrieren des Körpers : - Lysozym in Speichel und Tränenflüssigkeit - Säureschutzmantel der Haut - Schleim- und Flimmerepithel der oberen Atemwege - Salzsäure Magen - Darmflora - Spülung Harnblase und Harnwege durch Harnfluss - Scheidenflora Grundbegriffe : Immunität : Schutz des Körpers vor KH-Erreger (durch schon vorhandene AK, Immunzellen) Immuntoleranz : Immunische Nichtreaktivität gegen Fremdstoffe Antigen : Substanz, die vom Körper als fremd erkannt wird Allergie : Überschiessende Abwehrreaktion des IS gegen nich-schädliche Substanzen Booster-Reaktion : Gedächtniszellen, welche schnell die benötigten AK zur Verfügung stellen 2. Elemente des Immunsystems Organbereich und Zellbereich. a. Organbereich - Knochenmark -> Bildungsstätte - Thymus + Bursa (Peyer-Plaques = Lymphfollikel des Darmes) -> Differenzierungsstätte Beides nennt man die primären lymphatischen Organe (Bildung/ Differenzierung) - Lymphknoten -> linsen- bis haselnussgrosse Organe, mit Lymphozyten angereichert - Tonsillen -> Mandeln (Rachen-, Gaumen- und Zungenmandeln) - Lymphatischer Rachenring : Lymphknoten + Mandeln - Lamina propria -> Schleimhäute angereichert mit IgA = an den Eingangsstellen des Körpers - Milz - Wurmfortsatz des Blinddarms Diese Gruppe nennt man sekundäre lymphatische Organe (Arbeitsstätten des IS – auch wenn in der Milz auch Lymphozyten produziert werden) b. Milz 150 g schweres Organ hinter dem Magen. Blutversorgung durch Milzarterie, Milzvene, die in die Pfortader mündet. Von derber BG-Kapsel umgeben (wie Leber), von der Bälkchen ins Innere ragen. Milzgewebe = Pulpa. - Weisse Pulpa : Eigentliches lymphatisches Organ mit Lymphfollikeln (Herstellung Lymphozyten) - Rote Pulpa : Blutmauserung. Milzsinusoide werden mit Blut durchflossen (= Leber). An deren Wände befinden sich Makrophagen = Retikulumzellen, welche alte und deformierte Erythrozyten abbauen. Ebenfalls Abbau von Thrombozyten, Lymphozyten, Mikroorganismen, Zellfragmente. Gleiche Aufgaben wie die Kupffer’schen Sternzellen in den Sinusoiden der Leber Vor der Geburt findet die Blutbildung in der Milz statt, dann Übergang ins rote KM. Bei Kindern hilft die Milz mit der Ausreifung des ID. Bei Erw entbehrlich. Aufgaben der Milz : - Blutmauserung - Speicherung von Thrombozyten und rasche Ausschüttung im Bedarfsfall - Abfangen von Gerinnungsprodukten = kleine Thromben - Hämtopoese vor Geburt - Phagozytose von Mikroorganismen, Lymphozyten, Fremdstoffen - Produktion von Lymphozyten Stark durchblutetes Organ (5% des Gesamtblutes). c. Zellbereich Weisse Blutzellen = Leukozyten, die sich aus pluripotenten Stammzellen des roten KM entwickeln und sich dann differenzieren. Zwei Gruppen von Stammzellen : Myeloische und lymphoide Stammzellen. Aus den myeloischen Stammzellen entwickeln sich : Granulozyten, Monozyten, Makrophagen = unspezifisches Abwehrsystem + Erythrozyten und Thrombozyten Aus den lymphoiden Stammzellen entwickeln sich : NK, B- und T-Lymphozyten (spezifisches Abwehrsystem). Nur ein kleiner Teil der Leukozyten patrouilliert im Blut. Die meisten befinden sich in den Lymphknoten / lymphatischen Organen / Interstitium. Durch Chemotaxix = Stoffe, die beschädigte Zellen produzieren (Interleukine, Interferone, TNF), werden sie an den Ort des Geschehens gelockt. Bsp : Mit Viren befallene Zellen produzieren Interferone, um sich dann von Immunzellen helfen zu lassen. d. Klassifizierung des Immunsystems - Spezifisches Abwehrsystem : Langsame Reaktion, Scharfschütze. B- und TLymphozyten, Antikörper - Unspezifisches Abwehrsystem : Schnelle Reaktion, aber geringere Treffsicherheit. Monozyten, NK, Makrophagen, Granulozyten - Zelluläres Abwehrsystem : Leukozyten - Humorales Abwehrsystem : Antikörper 3. Die verschiedenen Leukozytenarten Phagozyten, Granulozyten, B-Zellen, T-Zellen, a. Phagozyten « Grosse Fresszellen » = Monozyten und Makrophagen. Sterben nicht nach Phagozytose. Monozyten : Vorläufer der Makrophagen im Blut Makrophagen : In allen Geweben und Lymphe Die Phagozyten werden durch Chemotaxis angelockt und bilden den wichtigen ersten Schritt im spezifischen IS = Präsentieren AG den T-Lymphozyten (APZ = antigen-präsentierende Zellen). Damit ist die Phagozytose die Grundbedingung der Aktivierung der T-Lymphozyten, die wiederum die B-Zellen aktivieren (-> AK). Makrophagen und Monozyten bilden das MPS = mononukläre Phagozytensystem / RES = retikuloendotheliale System. b. Granulozyten « Kleine Fresszellen ». Sie sterben bei der Phagozytose von Eindringlingen und bilden damit u.a. den Eiter. Häufigste Immunzelle im Körper. Eosinophile, Basophile, Neutrophile – Klassifiziert nach ihrer Anfärbbarkeit. Neutrophile : Erste Linie der unspez. Immunabwehr Basophile : Vorläufer der Mastzellen -> Histaminausschüttung Eosinophile : Parasiten und Allergie c. B-Lymphozyten Vorläufer der Plasmazellen (AK) und B-Gedächtniszellen. Bildung im roten KM, dann Differenzierung und Reifung in der Bursa. Aktivierung durch T-Helferzellen (T4). Enthalten an ihrer Oberfläche AK, die an potentielle AG binden können. Wenn das entsprechende AG andockt Differenzierung in Plasmazellen und Gedächtniszellen. B-Zellen befinden sich kaum im Blut : Interstitium, lymphatische Organe, Lymphe. B-Zellen sind AG-spezifisch und Teil der spezifischen humoralen Immunabwehr. d. T-Lymphozyten Benannt nach dem Thymus = Reifungsort. Sie werden hier immunkompetent = lernen zwischen eigen und fremd zu unterscheiden. Nur gegen Fremd-AG gerichtete T-Zellen verlassen den Thymus. Sie tragen schon Oberflächenerkennungsmoleküle, die potentielle AG erkennen können (entstehen durch DNA-Rekombination). In der Folge präsentieren APZ (Makrophagen) Teile des verdauten AG an ihrer Oberfläche, die von T-Zellen erkannt werden -> Aktivierung der T4-Zellen (T-Helferzellen mit CD4 Oberflächenmolekül) -> Sekretion von Cytokinen, die die B-Lymphozyten stimulieren. T-Suppressorzellen : Bremsen das Abwehrgeschehen T-Killerzellen : Zytotoxische T-Zellen ; Vernichtng von Tumorzellen und Zellen, die von Viren befallen wurden. T-Gedächtniszellen : Bei Wiederinfektion beschleunigte Antwort. e. Einteilung der Makrophagen Je nach Wirkungsort im Gewebe : - Mikroglia und Makroglia im ZNS - Retikulumzellen in Milz, Lymphknoten, KM, Peritoneum - Monozyten im Blut - Histiozyten im lockeren BG - Kupffer’sche Sternzellen in der Leber (Wand der L-Sinusoide) - Osteoklasten in der Knocheninnenhaut - Mesanguimzellen in der Niere - Uferzellen : Sinusoide Lymphknoten, Milz, KM - Alveolarmakrophagen in den Lungenbläschen 4. Die Antikörper Immunglobuline = humorale spezifische Abwehr = gamma-Globuline. Bildung durch Plasmazellen nach Aktivierung der B-Zellen durch Th-Zellen. Die Folgen einer AG-AKBindung sind : - Aktivierung Komplementsystem - Andocken von Phagozyten und T-Killerzellen an AK-AG-Komplex (an Stiel des AK) - Inaktivierung des AG durch AK Bindung direkt Y-Form : An beiden Enden Bindung des AG = zwei Bindungsstellen ; an Stiel des Y Bindung von Phagocyten / Mastzellen -> Phagozytose oder Histamin-Ausschüttung a. Antikörperklassen - IgM : Sehr grosse Moleküle = 5 Y-förmige AK-Moleküle, die miteinander verbunden sind. Erstes AK-Molekül, welches von Plasmazellen bei erstmaligem AG-Kontakt gebildet wird -> Zeigen Erstinfektion in früher Phase an. « Primäre Immunantwort ». Auch auf Oberfläche von B-Lymphozyten für AG-Erkennung - IgG : Sekundäre Immunantwort, werden nach IgM produziert. Dauer ca. 7 Tage. Deren Bindung an AG bewirkt : (1) Opsonierung = Fressen durch Makrophagen und (2) Aktivierung des Komplementsystems. Plazentagängig. Noch Jahre nach der Infektion nachweisbar -> Immunität - IgA : Einzelmolekül in Blut, Doppelmolekül auf SH. Schutz vor Oberflächeninfektion, erste Kontakt mit AG auf allen Eingangspforten des Körpers (Mund, Rachen, Atemwege, Darm..) - IgE : Werden gebildet als Antwort auf Allergene (1. Phase = Sensibilisierung) dann Bindung auf Oberfläche von Mastzellen. Nochmaliger Kontakt mit Allergen : Histaminausschüttung « allergische Reacktion , Degranulierung » - IgD : Ebenso wie IgM auf Oberfläche der B-Lymphozyten Merke : Die Erkennungsmoleküle von AG auf Oberflächen von T-Zellen und die IgM/D auf der Oberfläche der B-Zellen sind schon vor dem eigentlichen AG-Kontakt vorhanden ! DNARekombination und anschliessende Reifung (Thymus, Bursa). b. Das Komplementsystem Bindung von AK an Fremdzelle (Bakterium) -> Rekrutierung von Komplementfaktoren = inaktive Enzyme die sich gegenseitig aktivieren « Aktivationskaskade » -> Lytischer Komplex -> Loch in der Zelle c. Die Selbsterkennungsmoleküle MHC = Majorhistokompatibilitätskomplex (=HLA). Helfen dem Körper, zwischen eigen und fremd zu unterscheiden. Alle körpereigenen Zellen tragen den MHC-Klasse I. Die MHC sind von Individuum zu Individuum verschieden. Kriterium bei Transplantationen. MHC-II befindet sich auf den Lymphozyten und den APZ (Makrophagen). T-Zellen können fremde AG nur erkennen, wenn sie durch MHC-Moleküle präsentiert werden : - MHC-II-AG bei AG-Fragment, die durch APZ phagozitiert wurden - MHC-I-Virus/ Tumorfragment bei Zellen, die durch Viren infiziert wurden oder die entartet sind. Das AG/ Virus / Tumorfragment wird auf die existierenden MHC « aufgeprofpft ». Danach Bindung Th (CD4) mit nachfolgende Aktivierung B-Zellen oder T-Killer-Zellen durch Cytokine. AG MHC APZ CD4 mit vorhandemen AGErkennungsmolekül T4 Es existiert also auch eine Bindung CD4 – MHC. 5. Abwehrstrategien des IS bei Infektionen a. Abwehr von Bakterien Eintritt des Bakteriums -> Phagozytose durch Makrophagen -> Präsentation von Bakterienfragmenten auf MHC-II der Makrophagen –> Bindung von T4 -> Aktivierung von T4 = Zytokinausschüttung -> Aktivierung B-Lymphozythen Parallel : Erkennen der Bakterien-AG auf APZ durch B-Zellen -> Differenzierung in Plasmazellen -> AK -> Komplementsystem + Opsonierung Bildung von Eiter : Zerfallene Neutrophile, Bakterienreste, Gewebereste b. Abwehr von Viren Viren dringen in Wirtszelle ein -> Präsentation von Virusfragmenten auf MHC-I der befallenen Zelle -> Bindung von T4 -> Aktivierung T4 -> Bildung von Zytokinen -> Aktivierung von zytotox. T-Zellen -> Zerstörung der befallenen Zelle Parallel : Aktvierung von B-Zellen -> Wenn Viren freigesetzt werden, können AK im Blut diese angreifen Parallel : Ausschüttung von Interferonen der infizierten Zelle -> warnt Nachbarzelle -> Diese schütten NO aus -> Abtötung der infizierten Zelle c. Abwehr von Parasiten Makrophagen fressen Parasiten und präsentieren diese auf MHC-II -> Aktivierung B-Zellen / T-Zellen -> -> Bildung IgE -> Bindung von IgE an Mastzellen -> Wird dann Parasit an diesen Komplex IgE – Mastzellen gebunden : Aus-schüttung von zerstörenden Substanzen « Degranulierung ». Allergie ist ähnlich : Sensibilisierung = IgE-Bildung + Bindung von IgE an Mastzellen nach erstem Kontakt mit Allergen. Zweitkontakt : Degranulierung (Histamin) 6. Reaktion des Wirtes auf Eindringen KH-Erreger Der Körper reagiert mit Bildung eines Entzündungsherds. Eindringen -> Gewebszerstörung / Zellzerstörung -> Ausschüttung Histamin -> Kapillarendilatation + -Durchlässigkeit -> Chemotaxis = Rekrutierung von Neutrophilen / Makrophage surch Zellüberreste -> Phagozytose -> APZ -> T/B-Zell-Aktivierung. EZ-Zeichen : - Rubor : Durch vermehrte Durchblutung - Calor : = - Tumor : Durchlässigkeit der Kapillaren -> Flüssigkeitsansammlung - Dolor : Gewebeuntergang - Funktionsbeeinträchtigung 7. Impfungen Aktiv, Passiv und Simultanimpfung. a. Aktive Impfung Spritzen von Antigenen : - Lebendimpfstoffe (abgeschwächte Erreger) - Todimpfstoffe (abgetötet Erreger / Erregerfragmente) - Toxoidimpfstoffe Konsequenz : Bildung von IgG nach ca. 7 Tagen Beispiele : Lebendimpfstoffe : Gelbfieber, Masern, Röteln, Mumps, Polio, BCG (Tuberkulose), Typhus Todimpfstoffe : Hepatitis, Influenza, Varizella zoster, Tollwut, FSME, Cholera, Keuchhusten Toxoidimpfstoffe : Tetanus, Diphterie b. Passive Impfung Zuführung des Anti-Toxins / Antikörpers. Wirkt sofort, aber kurz / Fremdeiweissgefahr. Bsp : Spritzen von AK gegen Rh-pos bei Rh neg Mutter bei Rh-pos Kind -> Verhinderung, dass Mutter selbst IgG bildet (Gefahr bei 2. Schwangerschaft) c. Simultanimpfung Aktiv + passiv, bei Verlezten, wenn man nicht weiss, ob/ wann geimpft wurde. Bsp : Tollwut, Tetanus, Diphterie, Hepatitis B. Impfpläne werden durch das Robert-Koch-Institut erstellt. Es existiert in D keine Impfpflicht. Impfreaktion : Normale Immunreaktion (Bsp : Rötung) Impfkomplikation : Therapiebedürftige EK Impfschaden : Bleibende EK, Schaden 8. Allergien Überreaktion des IS gegen Fremdstoffe, die normalerweise unschädlich sind. Normalerweise in zwei Phasen : (1) Sensibilisierungsphase = Erwerben der Allergie und (2) Allergische Reaktion bei Zweitkontakt a. Typ-I-Allergie Soforttyp, Anaphylaxie-Typ : IgE-vermittelt. Bei Erstkontakt mit Allergen werden IgE gebildet, die sich dann auf Mastzellen festsetzten. Bei Zweitkontakt Degranulierung = Histamin (Serotonin) Freisetzung. Dieser Typ tritt vor allem da auf, wo viele Mastzellen sitzen : Schleimhäute Bsp : - Nesselsucht = Bildung von « Brennesselquaddeln » - Heuschnupfen - Quincke-Ödem - Bronchialasthma, Brechdurchfall - Insektenstiche Gefahr : Anaphylaktischer Schock, wenn Allergen in Blutbahn (Bienenstich). b. Typ-II-Allergie Zytotoxischer Typ. Zerstörung von körpereigenen Zellen durch Allergeneinfluss. Hier binden sich IgG oder IgM, die gegen das Allergen gebildet wurden, an körpereigene Zellen und rufen Komplementaktivierung hervor : Auflösen der Zellen. Bsp : - Hämolytische Anämien - Agranulozytose = ein medikamenten-induzierter Abfall von Granulozyten (Novalgin) - Mumps mit anschliessender Diabetes mellitus c. Typ-III-Allergie Immunkomplextyp. Ablagerung von Ag-AK-Komplexen in Geweben -> Gewebsschädigungen Bsp : Alveolitis = Mehlstauballergie bei Bäckern, Vaskulitis, Nephritis d. Typ-IV-Allergie Spättyp. Erst 1-3 Tage nach erneutem AG-Kontakt. Durch T-Zellen ausgelöst, die dann Zytokine produzieren -> Rekrutierung von Makrophagen Bsp : Kontaktallergien (Latex), Anstossung Transplantate, Tuberkulin-Reaktion (Test) e. Anaphylaktischer Schock Unmittelbar nach AG-Kontakt verlaufende Reaktionsfolge, die zum Herz-KL-Stillstand führen kann. Oft durch Aufnahme der Allergene in die Blutbahn. Bei Allergien des Typ I. Bsp : Lokalanästhetika, Korbblütler, Gifte von Tieren, Latex Test durch zwei ( !) Probeinjektionen. Notfallmassnahmen je nach Stadium, Bsp : Behandlung mit Procain : Stadium O : Lokale Reaktion (Bsp : Rötung), keine Fernsymptome - Unterbrechung der Behandlung - Lokale Kühlung - Puls, RR messen - Karteivermerk Stadium 1 : Generalisierte Haut-SH-Reaktion - Notarzt ( !) - Sauerstoffgabe, lokale Kühlung - I.v. Gabe Anti-Histaminikum - Lagerung mit erhöhtem Oberkörper ( !) : Vermeidung Kopfödeme - 0,9% NaCl-Infusion : KL-Stabilisierung – Vermeidung generalisierter Schock Stadium 2 : Allergische Reaktion innerer Organe, aber noch keine Schockzeichen Bsp : Asthma, Bauchkrämpfe, Pulsanstieg, RR-Abfall, Atemnot - Infusion NaCl - Beine hochlegen - Zusätzliche venöse Zugänge schaffen Stadium 3 : Anaphylaktischer Schock Puls > 100, RR < 100, Bewusstseinsverlust - Schocklage - Bewusstlosigkeit : stabile Seitenlage - Vitalzeichenkontrolle Stadium 4 : Bewusstlosigkeit - Reanimation Atopiker : Vererbte Prädisposition, IgE zu bilden. Asthma, Heunschnupfen, Konjunktivitis, Neurodermitis. f. Zusammenfassung der wichtigsten allergischen Erkrankungen - Allergische Agranulozytose = keine oder fast keine Granulozyten im Blut : Typ-II - Allergische Alveolitis = EZ der Lungenbläschen : Typ-III - Allergisches Asthma : Typ-I - Allergische Konjunktivitis : Typ-I - Allergische Rhinitis : Typ-I - Allergische Thrombozytopenie : Typ-II - Allergische Utikaria = Nesselsucht : Typ-I - Anaphylaktischer Schock : Hautrötungen, RR-Abfall, Puls-Erhöhung, Ödeme (Histaminausschüttung bewirkt erhöhte Durchlässigkeit der Gefässe), Atemnot, Fieber, Schocksymptomatik g. Schulmedizinische Therapie - Allergenkarenz - Hyposensibilisierung - Anti-Histaminika - Kortikoide (Immunsuppression) 9. Immunschwäche und Immunsuppresion - Alter : Reduktion von B- und T-Zellen - Stress, psychische EK : Abgabe Adrenalin und Kortikoide -> Supression der T-Zell gebundenen Immunreaktion ; Antagonisten des Insulin - Störung B-Zellen : Bakterielle Infektionen - Störung T-Zellen : Viren, Pilze, Tumoren - Immunsuppressionstherapie bei Transplantationen 10. Autoimmunerkrankungen Immuntoleranz funktioniert nicht mehr -> Bildung von AK gegen körpereigene Zellen + Aktivierung T-Zellen gegen körpereigene Zellen. a. Organspezifische AI-EK = AK gegen ein bestimmtes Organ werden gebildet. - Schilddrüse : Hashimoto-Thyreoditis -> chron. Schilddrüsen-EZ ; führt zu Hypothyreose, M. Basedow - Magen : Chronische Gastritis - Pankreas : Juvenile Diabetes (AK gegen Inselzellen) <-> Mumpspathogenese - Nebenniere : Morbus Addison b. Nicht-organspezifische AI-EK = gegen verschiedene Körpergewebe und dann Ablagerung der Immunkomplexe - Gelenke : Rheumatoide Polyarthritis - Niere : Systemischer Lupus erythematodes - Haut : Sklerodermie - Muskel : Dermatomyositis c. Mischformen - Darm : Colitis ulcerosa, M. Crohn - Nerven : Multiple Sklerose - Leber : Chronische agressive Hepatitis Diagnostik : - Organspezifische Auto-AK (M. Basedow : gegen TSH-Rezeptoren -> Überfunktion - Organunspezifische Auto-AK : anti-nukleäre AK -> Rheuma - Histologische Veränderungen durch Ablagerung AG-AK-Komplexe Therapie : - Hormonsubstitution : M. Basedow, Hashimoto, M. Wilson - Immunsuppresion : Kortikoide, Metothrexat