Internetversion: "Zelltod"
Werbung

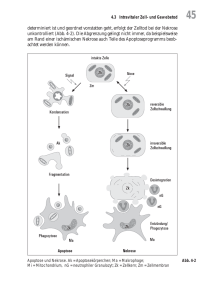
Zelltod Vorlesung Pathologie I (4) Zelltod • Irreversibles Endstadium einer Zellschädigung - hypoxische, toxische, physikalische, immunologische, traumatische oder mikrobielle Ursachen • Physiologisch im Rahmen der Embryonalentwicklung und des Gewebeumsatzes • Zwei Formen - Nekrose - Apoptose Zelltod „Unfall“ „Suizid“ Onkose (Zellschwellung) Nekrose „Mord“ Apoptose (Zellschrumpfung) Nekrose Durch Hypoxie/Anoxie und zytotoxische Prozesse hervorgerufener intravitaler Zelltod. Der postmortale Zelltod wird als Autolyse bezeichnet. • Koagulationsnekrose - Koagulation von Proteinen durch Denaturierung • Kolliquationsnekose - Lyse von Proteinen mit Verflüssigung • Verkäsende Nekrose - Mischform aus Koagulations- und Kolliquationsnekrose • Fibrinoide Nekrose • Fettgewebsnekrose Hypoxie Drosselung der ATP-abhängigen Ionenpumpen Austritt von Ca2+-Ionen aus Mitochondrien und ER mit Aktivierung von ATPasen, Lipasen, Proteasen etc. Erhöhte Permeabilität der Zellmembranen Denaturierung zellulärer Proteine Abbau von Proteinen durch eigene Enzyme Onkose/Nekrose Normaler Kern Kernpyknose Wandhyperchromasie Karyorrhexis Karyolyse Koagulationsnekrose • Besteht aus abgestorbenen Zellen, deren Proteine während des intravitalen Prozesses koaguliert sind • Längere Zeit erkennbare Zell- und Gewebekonturen • Der Nukleus zeigt eine Kariolyse • Aufgrund der Freilegung basischer Strukturen bei der Denaturierung von Proteinen, färbt sich das Zytoplasma intensiv eosiniphil Kolliquationsnekrose • Besteht aus abgestorbenen Zellen, deren Proteine durch Proteasen verflüssigt worden sind • Gewebe- und Zellkonturen sind aufgehoben • Entstehung von zystischen Hohlräumen • Der Kern zeigt eine basophile Pyknose, gefolgt von einer Kariorrhexis • Entsteht bei Hypoxie fettreicher Gewebe • Bakterientoxine bewirken meist eine Kolliquationsnekrose Abszess • Ansammlung von Eiter in einem zystischen Hohlraum, der sich auf dem Boden einer Kolliquationsnekrose gebildet hat • Eiter entspricht lytisch-nekrotisch eingeschmolzenen Gewebe- und Zelltrümmern • Am häufigsten durch Staphylokokkus aureus verursacht Phlegmone • Breite Ausbreitung einer akuten Entzündung im Gewebe • Diffuse Infiltration von neutrophilen Granulozyten ohne Gewebezerstörung • Meist durch Streptococcus Typ A verursacht Verkäsende Nekrose • Mischform zwischen Koagulations- und Kolliquationsnekrose • Enthält reichlich Glykolipide aus den Zellmembranen von Bakterien • Die verkäsende Nekrose kann sich ausbreiten, da Makrophagen während der Phagozytose selber zugrunde gehen können Fibrinoide Nekrose • Fragmentation von kollagenen und elastischen Fasern • Einlagerung der Bruchstücke in Zelldetritus, Serumbestandteile und Fibrin • Intensive Rotfärbung in der HE-Färbung • Die fibrinoide Nekrose findet sich - immunologische bedingt - bei peptischen Ulzera Fettgewebsnekrose • Enzymatisch bedingte Nekrose des Fettgewebes durch Lipasen • Dabei werden Triglyzeride zu Fettsäuren und Glyzerin hydrolisiert • Die freien Fettsäuren regieren mit Ca2+, Mg2+ und Na+ unter Bildung von Seifen • Histologisch nur mehr schattenhaft erkennbares Fettgewebe mit Einlagerung basophilen Materials • Ursachen der Fettgewebsnekrose - akute Pankreatitis - Traumen des Fettgewebes Wie kann die Ausbreitung einer Nekrose verhindert werden? • Intrazellulär durch Aktivierung von Autophagosomen • Durch vermehrte Synthese von Proteinen mit Ca2+-Ionen Bildungskapazität • Verschluss von „gap junctions“ • Demarkierung der Nekrose durch Fibrin in der Randzone • Phagozytose nekrotischer Zellen durch neutrophile Granulozyten und Makrophagen Was entsteht aus nekrotischem Gewebe? • Anhäufung von Ca2+-Ionen mit zunehmender Verkalkung der Nekrose • Aus Zellmembranen freigesetztes Cholesterin kristallisiert aus; Entstehung von Cholesteringranulomen • Vollständige Resorption nekrotischer Zellen mit Reparatur des Gewebedefekts • Sekundäre bakterielle Infizierung mit Ausweitung der Nekrose Apoptose – der programmierte Zelltod • Physiologischer Prozess in der Embryonalentwicklung, der Involution und dem Gewebeumsatz • Sie tritt aber auch bei vielen pathologischen Prozessen auf - Eliminierung infizierter Zellen - Autoimmunerkrankungen - degenerativen Erkrankungen - Tumorentstehung/-progression • Sie induziert keine immunologische Reaktion des Organismus Apoptose – der programmierte Zelltod • Aufbrechen der DNS des Zellkerns zwischen den Nukleosomen • Fragmente von 185-200bp oder Vielfaches • Fragmentierung erfolgt durch Aktivierung einer Endonuklease (via Ca2+-Ionen) • Dadurch kann die Apoptose auch durch Hemmung der Proteinsynthese unterbunden werden Zellschädigung Nekrose Wachstumsstimulus Apoptose Mitose Funktion der Apoptose • Möglicherweise kommt die Zelle durch Selbstzerstörung ihrer DNS einem Transfer geschädigter/irregulärer genetischer Informationen in andere Zellen zuvor • Die Apoptose stellt einen extrem konservierten Prozess dar, was ihre große Bedeutung in der Morphogenese und der Sicherung der gesunden Gewebe unterstreicht Apoptose Zugrundegehen einzelner Zellen im vitalen Zellverband. • Involution (physiologisch) • Zytokinwirkung • Immunologische Reaktion • Zell- und Gewebeerneuerung • in Tumoren • Therapien (Bestrahlung, Chemotherapie) Die Zelle zerfällt in Zelltrümmer (apoptotic bodies) und wird danach von den umliegenden Zellen phagozytiert. Da die Zellmembran um die Zelltrümmer intakt bleibt, werden keine intrazellulären Substanzen freigesetzt (keine Entzündungsreaktion!) Apoptose Aufrechterhaltung des Gleichgewichts von Zellproliferation und -elimination bei • dem Erhalt der Organgröße beim Erwachsenen • der Organentwicklung (Form, Funktion, und Größe im Embryo) • der physiologischen Atrophie und Involution 4 Phasen der Apoptose 1) Aggregation des „Todessignal-Komplexes“ - FasL-FasR od. TNFR-1 - FADD 2) Schädigung der Mitochondrien unter Austritt von Cytochrom C 3) Aktivierung von intrazellulären Proteasen und Nukleasen, enzymatischer Lyse der DNS und wichtiger zellulärer Proteine 4) Phagozytose der ApoptoseKörper Apoptose-auslösende Faktoren Auslösendes Signal Beispiel Hormone Glukokortikoide Erythropoetin + - Wachstumsfaktoren Gene Östrogenentzug Testosteronentzug HIV-Infektion TNF Interleukin-2-Entzug Nerve-GF-Entzug fas-Gendefekt + + + + + + - Toxische Stoffe Nicotin Viren Zytokine Stimulation des FasR Ionisierende Strahlen Apoptose + + Wirkung auf Lymphozyten Vorläuferzellen d. Erythropoese Mammainvolution Prostatainvolution Helfer-T-Lymphoz. Endothelzellen Lymphozyten Neuronen Lymphozyten (maligne Lymphome) Neuronen (Tumorentstehung; Chemoresistenz) Lymphozyten Gen-Steuerung der Apoptose • Apoptose ist der Antagonist der Proliferation • Steuerung durch bax und p53-Gene sowie die bcl-2-Genfamilie • Bcl-2 wirkt anti-apoptotisch • Bax-Protein bildet mit bcl-2-Protein Heterodimere, daher ist zur Hemmung/Einleitung der Apoptose das Verhältnis Bax/Bcl-2 entscheidend • Weitere Apoptosehemmer - Hitzeschockproteine - Gen zur Aktivitätshemmung des Apaf-1-Proteins Tumorprogression als Folge von Proliferation und Apoptose Einflussfaktor Proliferation Apoptose Tumorverhalten Aktivierung von Onkogenen intensiviert - Progression Aktivierung der bcl-2-Gen-Familie - gehemmt Progression Aktivierung des p53-Gens gehemmt intensiviert Regression Aktivierung des bax-Gens - intensiviert Regression Aktivierung eines Tumornekrosefaktors - intensiviert Regression Methylierung eines unbekannten Gens mit Einfluss auf die Expression von Apaf-1-Protein - gehemmt Progression