Pathophysiologie und Therapie des Strabismus
Werbung

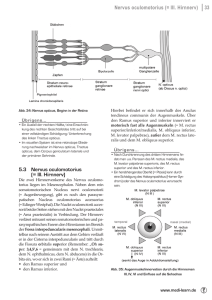
Augenärztliche Fortbildung Pathophysiologie und Therapie des Strabismus deorsoadductorius (Pathophysiology and therapy of strabismus deorsoadductorius) Michael Gräf, Birgit Lorenz Univ.-Augenklinik Gießen (Direktorin: Univ. Prof. Dr. med. B. Lorenz) Zusammenfassung: Als Strabismus deorsoadductorius wird ein Schielen bezeichnet, bei dem der Tieferstand des schielenden Auges im Blick zur Gegenseite zunimmt. Ist das dominante Auge betroffen, äußert sich die Störung als Höherstand des anderen Auges in Abduktion. Daneben besteht in der Regel eine Inzyklodeviation mit A-Inkomitanz. Im Auf- und Abblick kann sich die Höhenabweichung relativ konkomitant verhalten. Der Strabismus deorsoadductorius kommt weniger häufig vor als der Strabismus sursoadductorius. Prinzipiell sind bei beiden Formen zwei pathogenetisch unterschiedliche Möglichkeiten zu unterscheiden. Der Strabismus deorsoadductorius kann bei manifesten Horizontalschielformen und auch bei zentralen Läsionen aus einer Obliquus-superior-Überaktivität resultieren. Dies ist vergleichbar dem Strabismus sursoadductorius infolge einer Obliquus-inferior-Überaktivität beim frühkindlichen Innenschielen. Ein Strabismus deorsoadductorius kann aber auch bei normalem Binokularsehen und ohne weitere Störungen auftreten, vergleichbar mit dem dekompensierenden Strabismus sursoadductorius. Als Ursachen eines dekompensierenden Strabismus deorsoadductorius sind Paresen des Obliquus inferior oder des kontralateralen Rectus inferior, Fehlinnervationen und supranukleäre Störungen zu diskutieren, wobei vermutet wird, dass adaptive Mechanismen das nach den Regeln von Hering und Sherrington zu erwartende Motilitätsmuster verändern. Eine spontane Normalisierung des Strabismus deorsoadductorius ist nicht zu erwarten. Die Behandlung erfolgt operativ. Die Indikation hängt von den Beschwerden des Patienten ab. Primär kommen schwächende Eingriffe am ipsilateralen Obliquus superior, alternativ die alleinige oder zusätzliche Faltung bzw. Vorlagerung des Obliquus inferior in seiner Zugrichtung in Betracht. Abhängig vom Motilitätsmuster kann die Rücklagerung des kontralateralen Rectus superior sinnvoll sein. Z. prakt. Augenheilkd. 30: 345-354 (2009) Summary: Strabismus deorsoadductorius („down-shoot in adduction”) is characterized by hypodeviation of the deviating eye. The hypodeviation increases with contralateral side gaze and may be widely comitant in up- and down-gaze. Strabismus deorsoadductorius is less frequent than strabismus sursoadductorius. Strabismus deorsoadductorius may result from superior oblique overaction due to excessive innervation of the superior oblique muscles. This condition occurs in combination with manifest horizontal strabismus or a central disorder. This is comparable to inferior oblique overaction which occurs combined with infantile esotropia. On the other hand, strabismus deorsoadductorius may result from peripheral lesions, comparable to decompensating strabismus sursoadductorius. Paresis of the inferior oblique or contralateral inferior rectus muscles, peripheral and supra-nuclear misdirection, as well as other supra-nuclear disorder must be considered as possible causes of decompensating strabismus deorsoadductorius. The ocular motility pattern resulting from the causative lesion expected from the rules of Hering and Sherrington can be modulated by adaptation. Spontaneous improvement of the disorder is unlikely. The indication for surgery depends on the patient’s complaints. Recession of the ipsilateral superior oblique tendon and tucking/advancement of the ipsilateral inferior oblique muscle along its pulling direction are recommended procedures of first choice. They can be combined within the same session. Alternatively, recession of the contralateral superior rectus muscle may be beneficial, depending on the individual motility pattern. Z. prakt. Augenheilkd. 30: 345-354 (2009) Z. prakt. Augenheilkd. 30: 345 - 354 (2009) Schlüsselwörter: Obliquusinferior-Parese, Obliquus-­ superior-Überfunktion, Strabismus deorsoadductorius, Strabismus sursoadductorius Key Words: inferior oblique overaction, inferior oblique palsy, strabismus deorso­ adductorius, strabismus sursoadductorius, superior oblique overaction, superior oblique palsy Unabhängigkeitserklärung der Autoren: Der korrespondierende Autor versichert, dass er keine Verbindungen zu einer der Firmen, deren Namen oder Produkte in dem Artikel aufgeführt werden, oder zu einer Firma, die ein Konkurrenzprodukt vertreibt, unterhält. Der Autor unterlag bei der Erstellung des Beitrages keinerlei Beeinflussung. Es lagen keine kommerziellen Aspekte bei der inhaltlichen Gestaltung zugrunde 345 M. Gräf, B. Lorenz: Pathophysiologie und Therapie des Strabismus deorsoadductorius Strabismus deorsoadductorius bezeichnet ein Höhenschielen, bei dem das schielende Auge in Adduktion zunehmend nach unten abweicht. Der Begriff Strabismus deorsoadductorius bezeichnet im Prinzip jedes Höhenschielen, bei dem das schielende Auge in Adduktion zunehmend nach unten (deorsum) abweicht (Abbildung 1). Der Begriff ist deskriptiv, er enthält keine Diagnose. Im engeren Sinn wird er für Störungen mit einem typischen Motilitätsmuster benutzt, das in einem Tieferstand des betroffenen Auges, einer Inzyklotropie und einer A-Inkomitanz besteht (Abbildung 2; Tabelle1). Definitionsgemäß nimmt der Tieferstand bei Adduktion zu. Führt das betroffene Auge, so imponiert ein Höherstand des anderen Auges, der in Abduktion zunimmt. Der Einfluss der Kopfneigung ist weniger markant als beim Strabismus sursoadductorius. In der Regel ist das Höhenschielen bei Neigung zur Gegen- seite größer als bei Neigung zur Seite des betroffenen Auges. Die bevorzugte Kopfhaltung ist eine Drehung zur Gegenseite oder Neigung zur betroffenen Seite. Hypothesen zur Pathophysiologie des Strabismus deorsoadductorius Der Strabismus deorsoadductorius wird in Lehrbüchern relativ kurz abgehandelt, vielleicht weil seine Entstehung oft unklar ist [1, 18, 29, 33, 35, 40]. Die in diesem Artikel diskutierten, teils hypothetischen Ursachen bilden das Spektrum ätiologischer Möglichkeiten grob ab. Im Einzelfall ist die Genese oft unklar. Von Noorden unterscheidet „primäre“ Formen unklarer Ätiologie und „sekundäre“ Formen [30]. Als mögliche Ursachen eines sekundären „downshoot in adduction“ Abbildung 1: Rechtsseitiger Strabismus deorsoadductorius. Zunehmende Hypotropie des rechten Auges im Linksblick. Tabelle 1: Dekompensierender Strabismus deorsoadductorius: Typische Befunde n Tieferstand (VD) in Primärposition, in Adduktion zunehmend n VD im Auf- und Abblick ähnlich groß n Zunahme der VD bei kontralateraler Kopfneigung n Inzyklodeviation n A-Inkomitanz Abbildung 2: Rechtsseitiger Strabismus deorsoadductorius. Violett: Zunehmende Hypotropie des rechten Auges bei Adduktion. Ocker: Geringe A-Inkomitanz von 3°. Blau: In Abduktion betonte Inzyklodeviation. Grün: Moderates Kopfneigephänomen von 5°. 346 Z. prakt. Augenheilkd. 30: 345 - 354 (2009) M. Gräf, B. Lorenz: Pathophysiologie und Therapie des Strabismus deorsoadductorius (Strabismus deorsoadductorius) werden genannt [30]: n Parese oder Paralyse des ipsilateralen Obliquus inferior n Parese oder Paralyse des kontralateralen Rectus inferior n Retraktionssyndrom nach Stilling, Türk und Duane n Inzyklotorsion des Auges oder der Orbita n Kontraktur des kontralateralen Rectus superior n Brown-Syndrom. Ergänzend sind anzuführen: n Narbeninduzierte Formen nach orbitalem Trauma oder Eingriff n Kongenitale oder erworbene periphere Fehlinnervation n Supranukleäre Störungen. Nach dieser Einteilung wäre als „primäre“ Form eine Obliquus-superior-Überfunktion anzusehen. Sie sollte einen Strabismus deorsoadductorius mit ausgeprägter Inzyklodeviation und A-Inkomitanz verursachen. Simplifizierend könnte man dies als Gegenteil eines Strabismus sursoadductorius bezeichnen, der im Rahmen des frühkindlichen Schielsyndroms auftritt und durch die exzessive Innervation der Obliqui inferiores infolge einer Entgleisung des Zyklovergenztonus entsteht. Die Ätiologie des Strabismus deorsoadductorius ist jedoch komplex. Vestibuläre Störung: beidseitiger überschießender Senkertonus Brodsky und Donahue gehen von einem beidseitigen überschießenden Senkertonus infolge einer Läsion der vestibulären Afferenz aus [3]. Wenn eine Läsion die Afferenz aus den vorderen Bogengängen bzw. die entsprechende otolithäre Afferenz inhibiert oder die Afferenz aus den hinteren Bogengängen bzw. die entsprechende otolithäre Afferenz enthemmt, entstünde eine überhöhte Ruheinner- Z. prakt. Augenheilkd. 30: 345 - 354 (2009) vation der Obliqui superiores und Recti inferiores, die nicht Herings Regel folgt. Die exzessive Innervation der Obliqui superiores würde eine Inzyklodeviation und durch die horizontale Tertiärwirkung der Obliqui eine im Abblick zunehmende Exodeviation bewirken. Die A-Inkomitanz würde dadurch verstärkt, dass die Recti inferiores aufgrund der Inzyklostellung beider Augen eine geringere adduzierende Tertiärwirkung hätten als normal. Um die Horizontale zu erreichen, müsste dem pathologischen Senkertonus eine Blickrichtungsinnervation nach oben entgegen wirken, die jedoch die Inzyklodeviation nicht ausgleicht. Im Seitblick bleibt eine senkende Wirkung des Rectus inferior am jeweils adduzierten Auge erhalten, da die Blickrichtungsinnervation nach Hering’s Regel erfolgt. Der Obliquus superior wirkt bei Abduktion vornehmlich als Inzyklorotator. Somit fehlt hier seine senkende Wirkung. Es resultiert ein Tieferstand des adduzierten bzw. Höherstand des abduzierten Auges. Läsionen im Bereich der vestibulo-okulären Bahnen können durch strukturelle Veränderungen im Hirnstamm oder Kleinhirn entstehen. Kinder mit Hydrozephalus, Myelomeningozele oder Arnold-Chiari-Malformation zeigen häufig einen beidseitigen Strabismus deorso­ adductorius in Verbindung mit einem tonischen Abblick. Da der pränukleäre vestibulo-zerebelläre Input ins vestibuläre System vornehmlich inhibitorisch verschaltet ist, würde eine beidseitige Kompression oder Verletzung der den anterioren Kanälen entsprechenden Bahnen die posterioren Kanäle disinhibieren und dadurch den Tonus der entsprechenden Augenmuskeln, also der Senker, erhöhen. Diese Erklärung erscheint für den beidseitigen „primären“ Strabismus deorsoadductorius im Rahmen neuro­ logischer Erkrankungen attraktiv. Der Obliquus superior wirkt bei Abduktion vornehmlich als Inzyklorotator. Somit fehlt hier seine senkende Wirkung. Kinder mit Hydrozephalus, Myelomeningozele oder Arnold-Chiari-Malformation zeigen häufig einen beidseitigen Strabismus deorsoadductorius in Verbindung mit einem tonischen Abblick. 347 M. Gräf, B. Lorenz: Pathophysiologie und Therapie des Strabismus deorsoadductorius Im Rahmen der okulären Gegenrollung werden bei seitlicher Kopfneigung am unteren Auge die beiden oberen und am oberen Auge die beiden unteren Vertikalmotoren aktiviert. Sekundärer Strabismus deorsoadductorius bei Parese des Obliquus inferior Eine Parese des ipsilateralen Obliquus inferior würde das Motilitätsmuster des Strabismus deorsoadductorius weitgehend erklären [32]. Die fehlende exzyklorotatorische Wirkung bedingt eine Inzyklodeviation, die fehlende hebende Wirkung einen in Adduktion zunehmenden Tieferstand und die vor allem im Aufblick fehlende abduktorische Wirkung eine A-Inkomitanz. Wenn als zyklorotatorische Ausgleichsinnervation die Ansteuerung der Obliqui superiores herab- und die der Obliqui inferiores hochreguliert wird, wirkt die erhöhte Innervation aufgrund der Parese vornehmlich oder ausschließlich am kontralateralen Obliquus inferior und kann dadurch das Höhenschielen verstärken. Im Rahmen Abbildung 3: Okuläre Gegenrollung. Synkinetisch werden bei seitlicher Kopfneigung am jeweils unteren Auge die beiden oberen und am oberen Auge die beiden unteren Muskeln verstärkt und ihre Antagonisten vermindert angesteuert. Die dynamische Gegenrollung wird während der Neigungsbewegung durch Rückstellbewegungen weitgehend annulliert. Die in der Neigungshaltung verbleibende, otolithär und visuell evozierte, statische Gegenrollung macht beim Menschen nur ca. 10-15% der Kopfneigung aus. Sie wird bei Konvergenz supprimiert. Die statische okuläre Gegenrollung ist als entwicklungsgeschichtliches Relikt zu verstehen. Für panoramasehende Lebewesen mit lateralen Gesichtslinien, für Fische zum Beispiel, ist sie zur Stabilisierung der retinalen Abbildung sinnvoll. Nach Sagittalisierung der Gesichtslinien und der damit möglichen Entwicklung korrespondierenden Binokularsehens, zum Beispiel beim Menschen, wäre starke Gegenrollung im Nahblick störend. Sie würde bei Konvergenz durch die rollungsbedingt alterierte Zugrichtung der Recti mediales eine Vertikaldeviation induzieren. 348 fusionaler Vergenz ist außerdem eine Innervationsänderung der vertikalen Recti erforderlich. Zur okulären Gegenrollung werden bei seitlicher Kopfneigung am unteren Auge die beiden oberen und am oberen Auge die beiden unteren Vertikalmotoren aktiviert. Somit sollte bei einer Obliquus-inferior-Parese ein Kopfneigephänomen mit der größeren Höhenabweichung bei Neigung zur Gegenseite vorliegen (Abbildung 2, 3). In der Tat ist dies häufig der Fall. Ein Einwand gegen die Annahme einer Obliquus-inferior-Parese besteht darin, dass damit ein auffälliges Hebungsdefizit in Adduktion einhergehen müsse. Einfache Modelle und ein verbreitetes Motilitätsdiagramm stellen die Obliqui als hauptsächliche Vertikalmotoren in Adduktion dar. Tatsächlich nimmt das vertikale Drehmoment der Obliqui in Adduktion zu, bleibt aber normalerweise deutlich geringer als jenes der Recti (Abbildung 4). Daher ist das Höhenschielen bei einer Trochlearisparese selbst in Adduktion nicht sehr groß, es nimmt jedoch im Abblick zu. Ein größeres Höhenschielen bei länger bestehenden Paresen ist als Nebenwirkung der Ausgleichsinnervation zu erklären, die auch eine Zunahme des Kopfneigephänomens bewirkt [11, 12, 13, 24, 25, 26, 34, 37]. Sehr deutlich ist dies beim Strabismus sursoadductorius. Obwohl eine Schwäche des Obliquus superior zugrundeliegt, unterscheidet sich das Schielwinkelmuster des Strabismus sursoadductorius von dem der Trochlearisparese. Das Höhenschielen kann sehr groß sein, ohne wesentliche Inkomitanz im Auf- und Abblick, und die Zyklodeviation ist gering [12, 17, 21, 36]. Es ist vorstellbar, dass fusionale Ausgleichsinnervation auch das nach Sherringtons und Herings Regeln zu erwartende Motilitätsmuster einer Obliquus-inferior-Parese beeinflusst. Damit wäre die Vertikaldeviation im Abblick zu erklären. Kernspintomographisch fiel bei Patienten mit einer als Obliquus-inferior-PareZ. prakt. Augenheilkd. 30: 345 - 354 (2009) M. Gräf, B. Lorenz: Pathophysiologie und Therapie des Strabismus deorsoadductorius se bezeichneten (dem Strabismus deorsoadductorius entsprechenden) Störung, ein verminderter Querschnitt des ipsilateralen im Vergleich zum kontralateralen Obliquus inferior und zum Normalbefund auf [5]. Dies unterstützt die Annahme einer Obliquus-inferior-Parese, beweist sie allerdings nicht. Unklar bliebe die Ursache einer isolierten Obliquus-inferiorParese. Bei einer peripheren Läsion des N. oculomotorius wäre eine Mitbeteiligung anderer Muskeln und gelegentlich des M. sphincter pupillae zu erwarten, die wir jedoch nicht beobachtet haben. Es ist daher eher an eine Kernläsion zu denken. „Deorso“-Auges zunehmen, anders als in den „typischen“ Fällen von Strabismus deorsoadductorius, die eine Zunahme des Höhenschielens bei Kopfneigung zur Gegenseite zeigen. Bei einem entsprechenden Schielwinkelverhältnis ist die Möglichkeit der kontralateralen Rectusinferior-Parese als Ursache eines Strabismus deorsoadductorius nicht von der Hand zu weisen. Offen bleibt aber auch hier die Frage nach der Ursache einer isolierten Rectus-inferior-Parese. Die fehlende Mitbeteiligung anderer Okulomotorius-innervierter Muskeln spräche wiederum eher für eine nukleäre als periphere Ursache (s.o.). Geringe Parese oder Paralyse des kontralateralen Rectus inferior: kann das vertikale Schielwinkelmuster erklären Retraktionssyndrom nach Stilling, Türk und Duane: typischer Befund ermöglicht Differenzialdiagnose Bei einer Rectus-inferior-Paralyse kann das betroffene Auge nicht gesenkt werden. Allenfalls in Adduktion ist durch den Obliquus superior eine geringe Exkursion unter die Horizontale möglich. Dadurch nimmt der Tieferstand des nicht paretischen Auges in Adduktion zu. Diese offensichtliche Störung würden wir nicht Strabismus deorsoadductorius, sondern bei ihrem Namen nennen. Eine geringe Parese des Rectus inferior, ohne auffälliges Senkungsdefizit, kann das vertikale Schielwinkelmuster eines kontralateralen Strabismus deorsoadductorius erklären. Durch die reduzierte senkende Kraft des Rectus inferior resultiert ein im Abblick und bei Abduktion zunehmender Höherstand des paretischen Auges, der am nicht paretischen Auge als in Adduktion zunehmender Tieferstand imponiert. Da der Rectus inferior nur ein schwacher Adduktor und Exzyklorotator ist, sind gerade bei einer geringen Parese keine wesentliche A-Inkomitanz und Inzyklodeviation zu erwarten. Im Fall einer Rectus-inferior-Parese sollte das Höhenschielen bei Kopfneigung zur Gegenseite der Parese, also zur Seite des Ein Retraktionssyndrom entsteht, wenn die Innervation des Rectus lateralis durch den N. abducens ganz oder teil- Z. prakt. Augenheilkd. 30: 345 - 354 (2009) Bei einer Rectus-inferior-Paralyse kann das betroffene Auge nicht gesenkt werden. Abbildung 4: Das obere Motilitätsdiagramm ist irreführend, weil es die Obliqui in Adduktion als die wesentlichen Vertikalmotoren darstellt. Tatsächlich (unten) erfolgen Hebung und Senkung auch in Adduktion vor allem durch den Rectus superior und den Rectus inferior. Die vertikale Wirkung der Obliqui ist in Adduktion am stärksten, aber geringer als die der Recti. Die zyklorotatorischen und horizontalen Wirkungen der (Zyklo-) Vertikalmotoren sind nicht abgebildet. 349 M. Gräf, B. Lorenz: Pathophysiologie und Therapie des Strabismus deorsoadductorius Ein Retraktionssyndrom fällt durch die Lidspaltenverengung, die Retraktion des Auges und den eventuellen Zügeleffekt bei Adduktion des betroffenen Auges auf. Dem dekompensierenden Strabismus sursoadductorius liegt meist eine Schwäche des Obliquus superior zugrunde. Eine Kontraktur des kontra­ lateralen Rectus superior wurde als mögliche Erklärung eines Strabismus deorsoadductorius angeführt [30]. 350 weise ausbleibt und der Muskel mehr oder weniger durch Okulomotoriusneurone mit innerviert wird, die in der Regel für den Rectus medialis bestimmt sind [4, 20]. Dadurch ist die Abduktion eingeschränkt und in Adduktion wird das Auge aufgrund der Kokontraktion beider Horizontalmotoren retrahiert, was zur Verengung der Lidspalte führt. Da die geraden Augenmuskeln vor dem Augendrehpunkt inserieren, wirken sie bei gleichzeitiger Kontraktion wie Zügel, die das Auge in Adduktion bzw. bei intendierter Adduktion nach oben oder unten ziehen und dadurch einem Strabismus sursoadductorius oder deorsoadductorius ähneln können. Aufgrund der Retraktion, der Lidspaltenverengung und der Abduktionseinschränkung (bzw. Adduktionseinschränkung beim divergenten Retraktionssyndrom) ist die Diagnose jedoch einfach. Inzyklotorsion der Orbita: schon in der älteren Literatur beschrieben Die Annahme einer Ein- oder Auswärtsverdrehung des gesamten Orbitainhalts als Erklärung für A- und V-Inkomitanzen, den Strabismus deorso- und sursoadductorius und entsprechende Ex- und Inzyklodeviationen findet sich schon in der älteren Literatur [29]. Dem Strabismus deorsoadductorius sollte demnach eine Inzyklotorsion der Orbita und des Auges zugrunde liegen. Der Rectus superior solle dadurch stärker, der Rectus inferior geringer adduzierend wirken als normal. Kontralateraler Strabismus sursoadductorius: durch Kontraktur des kontralateralen Rectus superior Eine Kontraktur des kontralateralen Rectus superior wurde als mögliche Erklärung eines Strabismus deorsoadductorius angeführt [30]. Sie könnte tatsächlich einen zunehmenden Höherstand des betroffenen Auges bzw. einen Tieferstand, eben den Strabismus deorsoadductorius, des anderen Auges beim Blick zur Seite des primär betroffenen Auges bedingen. Die Kontraktur wurde als Folge einer Obliquus-superior-Schwäche (congenital superior oblique palsy; entspricht weitgehend der im Deutschen als dekompensierender Strabismus sursoadductorius bezeichneten Schielform [12]) postuliert, um die ausgeprägte Vertikaldeviation bei dieser Schielform zu erklären [16]. Läge diese Kontraktur tatsächlich vor, so wäre jedoch in Abduktion und beim Abblick in Abduktion eine deutlichere Vertikaldeviation zu erwarten. Beim Strabismus sursoadductorius hingegen ist die Vertikaldeviation in diesen Richtungen nur gering. Auch eine Abnahme der Vertikaldeviation unter diagnostischer Okklusion [23] ist mit einer Kontraktur schwer in Einklang zu bringen, ebenso das Kopfneigephänomen. Die Hypothese der Rectus-superior-Kontraktur wurde daher in Frage gestellt [28]. Dem dekompensierenden Strabismus sursoadductorius liegt meist eine Schwäche des Obliquus superior zugrunde. Zu dem starken Höherstand des betroffenen Auges scheint es infolge der Ausgleichsinnervation zu kommen [12, 13]. Die vertikale Fusionsbreite ist groß. Ein dekompensierender Strabismus sursoadductorius ist in der Regel einfach zu erkennen: Der Höherstand des betroffenen Auges nimmt bei Adduktion zu. Die Vertikaldeviation ist im Auf- und Abblick relativ ähnlich [17, 21, 22]. Falls eine Alphabet-Inkomitanz besteht, dann eine V-Inkomitanz. Die Exzyklodeviation kann zwar gering sein, aber sie schlägt fast nie in eine Inzyklodeviation um. Typisch sind die deutliche Zunahme des Höhenschielens bei Kopfneigung zur betroffenen Seite und die Abnahme bei Neigung zur anderen Seite. Anhand dieser Merkmale ist die Abgrenzung des Strabismus deorsoadductorius vom kontralateralen Strabismus sursoadductorius in der Regel unproblematisch. Z. prakt. Augenheilkd. 30: 345 - 354 (2009) M. Gräf, B. Lorenz: Pathophysiologie und Therapie des Strabismus deorsoadductorius Eine tatsächlich verminderte Dehnbarkeit des Rectus superior, zum Beispiel im Rahmen einer endokrinen Orbitopathie, sollte durch eine Senkungseinschränkung des betroffenen Auges und weitere Symptome der Erkrankung auffallen [2, 6, 11]. Brown-Syndrom: Vortreten des Auges mit Erweiterung der Lidspalte in Adduktion ist möglich Das Brown-Syndrom ist durch eine Hebungseinschränkung in Adduktion gekennzeichnet, die auch bei der passiven Motilitätsprüfung in Narkose persistiert [14]. Nach dem Abtrennen der Sehne ist die passive Hebung frei. Die Ursache des Brown-Syndroms besteht oft in einer primär mechanischen Störung, indem die Sehne des Obliquus superior bei Hebung des Auges nicht weit genug distalwärts durch die Trochlea gleiten kann. Beim Klick-Syndrom rutscht eine umschriebene Verdickung der Sehne bei forcierter Hebung in Adduktion hörbar durch die Trochlea, wonach die Hebung frei oder zumindest wesentlich besser ist. Der kongenitalen Form des Brown-Syndrioms kann eine Fehlinnervation zugrunde liegen, indem der Obliquus superior bei ausbleibender normaler Innervation durch den N. trochlearis durch Okulomotoriusneurone innerviert wird, die für den Rectus superior, den Rectus medialis oder den Obliquus inferior bestimmt sind [7, 31]. Unabhängig von der Ätiologie gibt die Obliquus superior-Sehne im Aufblick nicht nach. Das Auge zeigt bei forcierter Hebung eine zunehmende Inzyklodeviation und weicht durch den Zügeleffekt der Obliqui nach außen ab. Es resultiert eine V- oder Y-Inkomitanz (Abbildung 5). Bei genauem Hinsehen kann ein geringes Vortreten des Auges mit Erweiterung der Lidspalte in Adduktion auffallen. Anhand der genannten Kriterien lässt sich der Strabismus deorsoadductorius phänotypisch recht gut vom Brown-Syndrom abgrenzen (Tabelle 2). Ätiologisch sind gewisse Parallelen denkbar. Das Brown-Syndrom ist durch eine Hebungseinschränkung in Adduktion gekennzeichnet, die auch bei der passiven Motilitätsprüfung in Narkose persistiert Abbildung 5: Konnatales Brown-Syndrom RA. Restriktives Hebungsdefizit in Adduktion. Exodeviation im Aufblick (Y-Inkomitanz). Im Aufblick vom RA ausgehende, funduskopisch erkennbare und subjektiv messbare Inzyklodeviation. Z. prakt. Augenheilkd. 30: 345 - 354 (2009) 351 M. Gräf, B. Lorenz: Pathophysiologie und Therapie des Strabismus deorsoadductorius Periphere und nukleäre Fehlinnervation: hypothetisch aber nicht ausgeschlossen Eine Fehlinnervation des Obliquus superior durch Okulomotoriusneurone muss nicht zwangsläufig zu einem Brown-Syndrom führen. Bei hoher Achsenmyopie kann der Rectus lateralis nach unten dislozieren. Eine Fehlinnervation des Obliquus superior durch Okulomotoriusneurone muss nicht zwangsläufig zu einem Brown-Syndrom führen. Wenn die Neurone für den Rectus inferior bestimmt sind, können durch überschießende Innervation des Obliquus superior eine im Abblick zunehmende Inzyklodeviation und ein Tieferstand in Adduktion entstehen, sofern dem Rectus inferior nicht zu viel autochtone Innervation fehlt. Auf nukleärer Ebene ist eine Fehlinnervation des ipsilateralen Okulomotorius-Subnukleus für den Rectus inferior durch aberrierende Interneurone denkbar. Beim Blick zur Gegenseite würden dadurch aus dem kontralateralen Abduzenskerngebiet nicht nur Okulomotoriusneurone für den Rectus medialis sondern auch solche für den Rectus inferior stimuliert. Fehlende Impulse für den Rectus medialis könnten durch Konvergenz substituiert werden. Dies würde einen Tieferstand in Adduktion erklären, aber keine wesentliche Inzyklodeviation und A-Inkomitanz. Dasselbe gilt, wenn aberrierende Interneurone am Subnukleus für den Rectus superior andocken, Tabelle 2: Differenzialdiagnose Strabismus deorsoadductorius vs. Brown-Syndrom Strabismus deorsoadductorius Brown-Syndrom Hebung sagittal frei etwas eingeschränkt Hebung in Adduktion wenig/nicht eingeschränkt stets eingeschränkt passive Hebung in Adduktion stets eingeschränkt frei Hebung in Abduktion freiwenig/nicht eingeschränkt Inzyklotropie 352 im Abblick zunehmendim Aufblick zunehmend Alphabet-Inkomitanz A-Inkomitanz V-/Y-Inkomitanz Anterotraktion gelegentlich nie dessen Neurone auf den kontralateralen Rectus superior projizieren [38]. Auch Fehlinnervationen auf höherer supranukleärer Ebene sind nicht ausgeschlossen. Ebenso wie bei den zuvor genannten Störungen kann man sich gut vorstellen, dass bei vorhandenem korrespondierenden Binokularsehen das primär resultierende Motilitätsmuster durch die Ausgleichsinnervation verändert wird. Rein mechanisch: bei Myopie oder nach Trauma, Chirurgie Adhärenzen im Bereich der Tenon-Kapsel, des orbitalen Auf hängeapparates oder der äußeren Augenmuskeln infolge eines Traumas oder chirurgischen Eingriffs sind als Ursache für einen Strabismus deorsoadductorius denkbar. Die Anamnese würde auf diese Ursache hinweisen. Bei hoher Achsenmyopie kann der Rectus lateralis nach unten dislozieren [15]. Er verliert dadurch abduktorische und erhält senkende Wirkung. Wenn die Störung früher oder später dekompensiert, resultiert eine Esotropie und bei asymmetrischer Ausprägung eine Hypotropie des Auges, an dem der Muskel stärker disloziert ist, in der Regel des höher myopen Auges. Zusätzlich sind die horizontale Motilität und die Hebung eingeschränkt. Nicht selten besteht eine Exzyklodeviation. Liegt dieser Mechanismus zugrunde, so ist im Rahmen der operativen Behandlung eine sklerale Fixation des Rectus lateralis in seiner physiologischen Verlaufsrichtung erforderlich [15, 27]. Behandlung des dekompensierenden Strabismus deorsoadductorius: bei Kopfschmerzen, Diplopie und ausgeprägter Kopfzwangshaltung Ein Strabismus deorsoadductorius erfordert in der Regel keine neurologische Abklärung. Eine spontane Verbesserung ist nicht zu erwarten. Die Indikation zur Behandlung hängt vom Ausmaß der BeZ. prakt. Augenheilkd. 30: 345 - 354 (2009) M. Gräf, B. Lorenz: Pathophysiologie und Therapie des Strabismus deorsoadductorius schwerden ab. Die Behandlung erfolgt operativ [19]. Dazu sollte der Patient in eine qualifizierte Einrichtung überwiesen werden, wo neben umfangreichen diagnostischen Möglichkeiten entsprechende Erfahrung in der Therapie zyklovertikaler Schielformen vorhanden ist. Bei Vorliegen eines typischen Strabismus deorsoadductorius ist die Obliquus-superior-Rücklagerung der Eingriff der ersten Wahl, wenngleich sie die Schielwinkel in vielen Fällen nicht vollständig korrigiert. Schon die Reduktion kann jedoch für beschwerdefreies Binokularsehen ausreichen. Als Zugang ist eine radiäre Bindehaut-TenonEröffnung temporal des Rectus superior geeignet. Mit einem Schielhaken unter dem Rectus superior wird das Auge nach unten rotiert. Besonderes Augenmerk gilt der Darstellung der Obliquus-Sehneninsertion bis zu ihrem dorsalen, nasalen Rand, wobei auf Insertionsanomalien zu achten ist. Die komplette Abtrennung der Sehne von der Sklera muss gewährleistet sein. Übliche Rücklagerungsstrecken liegen um 10 mm, von der Vorderkante der Insertion gemessen. Die Sehne kommt dann nasal des Rectus superior zum Liegen. Die Refixation darf nicht zu limbusnah erfolgen (Orientierungswert: 13 mm Limbusabstand), um kein Senkungsdefizit in Abduktion zu induzieren. Kunststoff-Interponate [39; 40] sollen die (unter Umständen gar nicht erwünschte) differenzierte Kraftübertragung auf die normale Sehneninsertion gewährleisten, bergen aber Komplikationsrisiken und lassen keinen Vorteil erkennen, der diese Risiken rechtfertigt. Die Tatsache, dass ein Strabismus deorsoadductorius durch eine großstreckige, korrekt durchgeführte Obliquus-superior-Rücklagerung in manchen Fällen nur gering beeinflusst wird, zeigt, dass die Störung nicht grundsätzlich auf einer Obliquus-superior-Überaktivität basiert, denn in dem Fall wäre ein starker Effekt zu erwarten. Bei zu geringem Operationseffekt kommt als Zweiteingriff die Faltung bzw. Vorlagerung des ipsilateralen Obliquus inferior in Zugrichtung des Muskels (mit stärkerer zyklorotatorischer Wirkung) oder eine Rücklagerung des kontralateralen Rectus superior (mit geringerer zyklorotatorischer Wirkung) in Betracht. Die Obliquus-inferior-Vorlagerung wurde auch als Ersteingriff beschrieben [9]. In ausgeprägten Fällen ist eine primäre kombinierte Obliquusoperation sinnvoll. Eine völlige Normalisierung des Motilitätsmusters ist bei gering ausgeprägter Störung möglich, bei ausgeprägten Formen können die Schielwinkel reduziert werden, was häufig für ein beschwerdefreies Binokularsehen im Gebrauchsblickfeld genügt. Literatur demonstrates reduced inferior oblique muscle size in isolated inferior oblique palsy. J AAPOS 12: 602-607 6. Esser J (1995) Mechanisch bedingte Motilitäts­ störungen. Ophthalmologe 92: 877-900 7. Féric-Seiwerth F, Celic M (1972) A contribution to the knowledge of tendon sheath syndrome (Brown’s syndrome), a report of two bilateral cases. In: Orthoptics – Proceedings of the Second International Orthoptic Congress, Amsterdam, 11-13 May 1971 (Hrsg: Fells P) Excerpta Medica: 354-359 8. Fink WH (1962) Surgery of the Vertical Muscles of the Eye. Thomas, Springfield 9. Förster W, Lainck A, Markodimitrakis H, Gerding H, Busse H (1995) Einseitige Faltung und Vorlagerung des Musculus obliquus inferior zur Behandlung von AInkomitanzen. Klin Monatsbl Augenheilkd 207: 305-309 10.Gräf M (2003) Augenbewegungsstörungen bei endokriner Orbitopathie – Symptomatologie und Klinik. Z prakt Augenheilkd 24: 289-294 1. Ansons AM, Davis H (2001) Diagnosis and management of ocular motility disorders. Blackwell Science, Oxford 2. Boergen KP (1990) Endokrine Orbitopathie – Symptomatik, Diagnostik, Therapie. Therapeutische Umschau 47: 270-278 3. Brodsky MC, Donahue SP (2001) Primary oblique muscle overaction. The brain throws a wild pitch. Arch Ophthalmol 119: 1307-1314 4. Duane A (1905) Congenital deficiency of abduction associated with impairment of adduction, retraction movements, contraction of the palpebral fissure and oblique movements of the eye. Arch Ophthalmol 43: 133-140 5. Ela-Dalman N, Velez FG, Demer JL, Rosenbaum AL (2008) High-resolution magnetic resonance imaging Z. prakt. Augenheilkd. 30: 345 - 354 (2009) Bei Vorliegen eines typischen Strabismus deorsoadductorius ist die Obliquus-superior-Rücklagerung der Eingriff der ersten Wahl, Bei zu geringem Operationseffekt kommt als Zweiteingriff die Faltung bzw. Vorlagerung des ipsilateralen Obliquus inferior in Zugrichtung des Muskels oder eine Rücklagerung des kontralateralen Rectus superior in Betracht. 353 M. Gräf, B. Lorenz: Pathophysiologie und Therapie des Strabismus deorsoadductorius Korrespondenzadresse: Prof. Dr. med. M. Gräf UKGM Standort Gießen Univ.-Augenklinik Friedrichstr. 18 35392 Gießen E-mail: michael.h.graef@ augen.med.uni-giessen.de 354 11.Gräf M (2008) Diagnose und Therapie der Trochlearisparese. Z prakt Augenheilkd. 29: 314-320 12.Gräf M, Kaufmann H (2005) Pathophysiologie und Therapie des dekompensierenden Strabismus sursoadductorius. Z prakt Augenheilkd 26: 301-306 13.Gräf M, Krzizok T, Kaufmann H (2005) Das Kopfneigephänomen bei einseitigen und beidseitig symmetrischen Trochlearisparesen. Klin Monatsbl Augenheilkd 222: 142-149 14.Gräf M, Kloss S, Kaufmann H (2005) Operationsergebnisse bei kongenitalem Brown-Syndrom. Klin Monatsbl Augenheilkd 222: 630-637 15.Herzau V, Ionnakis K (1996) Zur Pathogenese der Eso- und Hypotropie bei hoher Myopie. Klin Monatsbl Augenheilkd 208: 33-36 16.Jampolsky A (1994) A new look at the head tilt test. In: Contemporary ocular motor and vestibular research (Hrsg: Fuchs AF et al) S 432-439. Thieme, Stuttgart 17.Kaufmann H (1995) Vergleichende Darstellung der Untersuchungsbefunde verschiedener Motilitätsstörungen. In: Strabismus. (Hrsg: Kaufmann H) S 673691 Enke. Stuttgart 18.Kaufmann H (2004) Strabismus, Enke, Stuttgart 19.Kaufmann H (2004) Augenmuskeloperationen. In: Strabismus (Hrsg: Kaufmann H) S 497-564, Enke, Stuttgart 20.Kaufmann H, Kolling G, Hartwig H (1981) Das Retraktionssyndrom von Stilling-Türk-Duane. Klin Monatsbl Augenheilkd 178: 110-115 21.Kolling G (1986) Diagnostik und operative Korrektur von Vertikal- und Zyklodeviationen bei Störungen schräger Augenmuskeln. Dosis-Wirkungsbeziehung verschiedener Eingriffe. Habilitationsschrift. Fachbereich Humanmedizin, Justus-Liebig-Universität Gießen 22.Kolling G, Eisfeld K (1985) Differentialdiagnose zwischen ein- und beidseitigem Strabismus sursoadductorius und erworbener Trochlearisparese. Orthoptik-Pleoptik 12: 17-24 23.Kolling GH, Steffen H, Baader A, Unnebrink K (2005) Diagnostic occlusion test in cases of unilateral strabismus sursoadductorius. Strabismus 13: 53-54 24.Kommerell G (1990) Adaptation des okulomotorischen Systems. Z prakt Augenheilkd 11: 223-229 25.Kommerell G (2004) Augenmuskellähmungen. In: Strabismus (Hrsg: Kaufmann H.) S 442-465. Enke, Stuttgart 26.Kommerell G, Klein U (1986) Adaptive changes of the otolith-ocular reflex after injury to the trochlea. Neuroophthalmology 6: 101-107 27.Krzizok TH, Schroeder BU (1999) Measurement of recti eye muscle paths by magnetic resonance imaging in highly myopic and normal subjects. Invest Ophthalmol Vis Sci 40: 2554-2560 28.Kushner BJ (2004) Ocular torsion: Rotations around the „WHY“ axis. J AAPOS 8: 1-12 29.Lang J (1986) Strabismus: Diagnostik, Schielformen, Therapie. Huber, Bern 30.Noorden GK, Campos E (2002) Binocular Vision and Ocular Motility. Theory and Management of Strabismus, Mosby, St. Louis 31.Papst W, Stein HJ (1969) Zur Ätiologie des Musculus-obliquus-superior-Sehnenscheiden-Syndroms. Klin Monatsbl Augenheilkd 154: 506-518 32.Pollard ZF (1993) Diagnosis and treatment of inferior oblique palsy. J Pediatr Ophthalmol Strabismus 30:15-18 33.Pratt-Johnson JA, Tillson G (1994) Management of strabismus and amblyopia. Thieme, New York 34.Robinson DA (1985) Bielschowsky head-tilt test – II. Quantitative mechanics of the Bielschowsky headtilt test. Vision Res 25: 1983-1988 35.Rosenbaum AL, Santiago AP (1999) Clinical strabismus management. Principles and surgical techniques. Saunders, Philadelphia 36.Rüssmann W, Kaufmann H (2004) Anwendungsleitpfade und typische Befunde. In: Strabismus (Kaufmann H) S 405-415. Enke, Stuttgart 37.Simonsz HJ et al (1985) Bielschowsky head-tilt test – I. Ocular counterrolling and Bielschowsky head-tilt test in 23 cases of superior oblique palsy. Vision Res 25: 1977-1982 38.Warwick R (1953) Representation of the extra-ocular muscles in the oculomotor complex. J Comput Neurol 98: 449-503 39.Wright KW (2007) Color Atlas of Strabismus Surgery- Strategies and Techniques. Springer, New York 40.Wright KW, Min BM, Park C (1992) Comparison of superior oblique tendon expander to superior oblique tenotomy for the management of superior oblique overaction and Brown syndrome. J Pediatr Ophthalmol Strabismus 29: 92-97 Z. prakt. Augenheilkd. 30: 345 - 354 (2009) Fragen zur CME-Fortbildung Fragen zum Artikel „Pathophysiologie und Therapie des Strabismus deorsoadductorius“ Pro Frage ist jeweils nur eine Antwort möglich. An der zertifizierten Fortbildung der ZPA können ausschließlich Abonnenten teilnehmen. Im Zweifelsfall ist dies anhand der Kundennummer auf dem Adressaufkleber zu erkennen, die sich zwischen zwei * über der Adresse befindet. Die Kennzeichnung für Abonnenten ist ein vorangestelltes A. Weitere Einzelheiten können auf der Fortbildungsseite im Internet cme.kaden-verlag.de unter der Rubrik „Registrieren“ eingesehen werden. 1 Welche Aussage zum Strabismus deorsoadductorius trifft nicht zu? I.Die Ätiologie des Strabismus deorsoadductorius ist heterogen. II.Der Strabismus deorsoadductorius ist mit einem Tieferstand des betroffenen Auges beim Blick zur Gegenseite verbunden. III.Der Strabismus deorsoadductorius ist mit einer Inzyklodeviation verbunden. IV.Der Strabismus deorsoadductorius ist mit einer Exzyklodeviation verbunden. V.Der Strabismus deorsoadductorius ist mit einer A-Inkomitanz verbunden. a) I ist falsch b) II ist falsch c) III ist falsch d) IV ist falsch e) V ist falsch 2 Welche Aussagen sind richtig? Das Brown-Syndrom ist gekennzeichnet durch: I. Hebungsdefizit in Adduktion II. A-Inkomitanz III.Hebung in Adduktion auch intraoperativ eingeschränkt IV.Exzyklodeviation V. Senkungsdefizit in Abduktion a) I ist richtig b) I und III sind richtig c) I, II und III sind richtig d) III ist richtig e) I, III, IV und V sind richtig 3 elche Augenmuskeln werden im Rahmen der W physiologischen okulären Gegenrollung bei Kopfneigung nach rechts aktiviert? I. Rectus und Obliquus superior rechts II. Rectus und Obliquus superior links Z. prakt. Augenheilkd. 30: 355 - 356 (2009) III.Rectus und Obliquus inferior rechts IV.Rectus und Obliquus inferior links V. Rectus superior und Obliquus inferior rechts a) I ist richtig b) II ist richtig c) I und IV sind richtig d) I und V sind richtig e) V ist richtig 4 Welcher Muskel trägt in Adduktion am stärksten zur Hebung des Auges bei? I. Rectus superior II. Rectus inferior III.Obliquus superior IV.Obliquus inferior V. Rectus medialis a) I ist richtig b) II ist richtig c) III ist richtig d) IV ist richtig e) V ist richtig 5 elche der Aussagen sind richtig? W Beim Strabismus deorsoadductorius nimmt das Höhenschielen typischerweise zu bei: I.Adduktion des „betroffenen“ Auges (Blick zur Gegenseite) II. Abduktion des „betroffenen“ Auges III.Kopfneigung zur Gegenseite IV.beim Blick nach oben V. Fixation mit dem nicht betroffenen Auge a) I ist richtig b) II ist richtig c) I und III sind richtig d) I und IV sind richtig e) I und V sind richtig 355 Fragen zur CME-Fortbildung 6 Welche der Aussagen ist richtig? Eine Retraktion des Auges bei Adduktion tritt auf beim: I. Brown-Syndrom II. Strabismus sursoadductorius III.Strabismus deorsoadductorius IV.Stilling-Türk-Duane-Syndrom V. Kopfneigephänomen a) I ist richtig b) II ist richtig c) III ist richtig d) IV ist richtig e) V ist richtig 7 elche der Aussagen sind richtig? Die operative W Behandlung bei Strabismus deorsoadductorius erfolgt vorteilhaft durch: I. Rücklagerung des Obliquus superior II. Rücklagerung des Obliquus inferior III.Faltung/Vorlagerung des Obliquus inferior IV.Faltung/Vorlagerung des Obliquus superior V. evtl. Rücklagerung des kontralateralen Rectus superior a) I ist richtig b) II ist richtig c) I und III sind richtig d) III ist richtig e) I, III und V sind richtig 8 Welche der Aussagen sind richtig? Die operative Therapie bei Strabismus deorsoadductorius ist indiziert bei: 9 Welche der Aussagen sind richtig? Als mögliche Ursachen eines Strabismus deorsoadductorius werden diskutiert: I. Kontraktur des kontralateralen Rectus superior II. Narben nach orbitalem Trauma III.Supranukleäre Störungen IV.Exzyklotorsion des Auges oder der Orbita V.Parese oder Paralyse des kontralateralen Rectus inferior a) I-III sind richtig b) I-IV sind richtig c) Alle sind richtig d) I, II, III und V sind richtig e) IV ist richtig 10 Welche der Aussagen sind richtig? Ein Strabismus deorsoadductorius tritt gehäuft auf bei: I. Kindern mit Arnold-Chiari-Malformation II. Kindern mit Hydrozephalus III.Kindern mit Obliquus-superior-Überaktivität bei manifesten Horizontalschielformen oder zentralen Läsionen IV.Endokriner Orbitopathie V. Myelomeningozele a) I und II sind richtig b) I-III sind richtig c) Alle sind richtig d) I, II, III und V sind richtig e) Keine der Antworten ist richtig I. störender kompensatorischer Kopfhaltung II. störender Diplopie III.störender Diplopie im Seitblick IV.asthenopischen Beschwerden (wie z. B. Kopfschmerzen), die unter diagnostischer Okklusion verschwinden V. störende A-Inkomitanz mit Exotropie im Abblick a) I, II und IV sind richtig b) I, II und V sind richtig c) II und III sind richtig d) I-IV sind richtig e) Alle sind richtig Die Lösungen zu der CME-Fortbildungseinheit lauten: 1d, 2b, 3c, 4a, 5c, 6d, 7e, 8e, 9b, 10d 356 Z. prakt. Augenheilkd. 30: 355 - 356 (2009)