Diagnostik und Therapie der renalen Anämie
Werbung

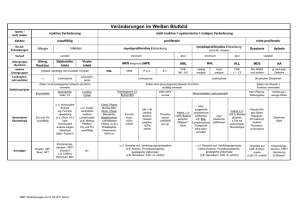
Diagnostik und Therapie der renalen Anämie I. Diagnostik bei renaler Anämie Zur initialen Beurteilung eines Patienten mit renaler Anämie gehören: - Hämoglobin, MCV und MCH. - Absolute Retikulozytenzahl - Ferritin und Transferrinsättigung (TSAT), ggf. % hypochrome Erythrozyten - CRP (Ausschluss von Inflammation/Infektion) Besteht der Verdacht auf das zusätzliche Vorliegen weiterer Anämieursachen können folgende Untersuchungen indiziert sein: - Hämoccult, ggf. Endoskopie (V.a. GI-Blutung) - Serum-Vitamin B12 und Folat-Konz. im Erythrozyten (hyperchrome, makrozytäre Anämie) - Serum-PTH (Ausschluss schwerer Hyperparathyroidismus) - Differentialblutbild inklusive Thrombozyten - Haptoglobin, LDH, Bilirubin, Coomb’s Test (Hämolyse) - Serum (Urin) Elektrophorese (Ausschluss Plasmozytom) - Hb-Elektrophorese (Thalassämie, Sichelzellanämie) - Knochenmark-Histologie Es besteht eine renale Anämie, wenn: - Hb-Wert <12.5 g/dl - Erythrozyten: Normochrom und normozytär - GFR <30 ml/min - Keine andere Anämieursache offensichtlich II. Targets der Anämie-Behandlung Ziel-Hb Behandlungsziel bei Patienten mit renaler Anämie ist es, Hb-Werte >11 g/dl zu erreichen oder zu halten (unabhängig von Alter, Geschlecht, Ausmaß der Niereninsuffizienz und Art des Nierenersatzverfahrens). Bei Hämodialysepatienten sollte die Hb-Konzentration vor Beginn der Dialysesitzung gemessen werden. Für jeden Patienten sollte ein individueller Ziel-Hb definiert werden, der Alter und Comorbidität berücksichtigt. Bei Hämodialysepatienten sollten Hb-Werte >14 g/dl vermieden werden. Bei Patienten mit ausgeprägten kardiovaskulären Begleiterkrankungen (NYHA III und IV) sollte der Hb-Wert nicht über 12 g/dl angehoben werden, es sei denn es besteht eine symptomatische koronare Herzkrankheit. Auch bei diabetsichen Patienten (besonders bei solchen mit peripherer arterieller Verschlusskrankheit) sollten Hb-Konzentrationen >12 g/dl nur mit großer Vorsicht realisiert werden. COPD-Patienten können im Einzelfall von Hb-Werten >12 g/dl profitieren. Zielvorgaben Eisen-Haushalt Folgende Zielvorgaben hinsichtlich des Eisen-Status sollten realisiert werden, um eine adäquate Response auf Epoetin sicherzustellen: 1) Minimalanforderungen - Ferritn >100 µg/l - TSAT >20% - % Hypochrome Ery <10% - CHr >29 pg 2) Optimale Bedingungen - Ferritin 200 – 500 µg/l - TSAT 30 – 40 % - % Hypochrome Ery <2.5% - CHr ~35 pg Behandlung der renalen Anämie mit Epoetinen Alle Patienten mit renaler Anämie (Prädialyse-, Dialyse- und Transplant-Patienten) sollten mit einem Epoetin behandelt werden, wenn der Hb-Wert unter 11 g/dl abfällt. Hämodialysepatienten können intravenös mit einem Epoetin behandelt werden. Man geht allerdings davon aus, dass die subkutane Applikation mit einer Dosiseinsparung einhergeht. Bei allen anderen Patienten mit renaler Anämie bietet sich der subkutane Applikationsweg aus rein praktischen Überlegungen heraus an. Da Epoetin-alpha (ERYPO®) in Deutschland nicht für die subkutane Applikation bei Patienten mit Niereninsuffizienz zugelassen ist, muss entweder mit Epoetin-ß (NeoRecormon®) oder mit Darbepoetin-alpha (Aranesp®) therapiert werden. Wegen der längeren Halbwertszeit präferieren wir aus Gründen der Praktikabilität die Verwendung von Darbepoetin-alpha bei Prädialyse-, CAPD- und Transplantpatienten mit renaler Anämie. Hämodialyse-Patienten, die intravenös behandelt werden, sollten Epoetin-alpha oder -ß dreimal pro Woche erhalten. Bei Verwendung von Darbepoetin-alpha ist eine intravenöse Injektion pro Woche ausreichend. Prädialyse-, CAPD- und Transplant-Patienten erhalten entweder Epoetin-ß einmal wöchentlich oder Darbepoetin-alpha einmal alle 2 – 4 Wochen. In der Korrekturphase der Anämiebehandlung sollten die Hb-Werte alle 2-4 Wochen kontrolliert werden. Dabei sollte der Hb-Anstieg 1-2 g/dl im Monat nicht überschreiten. Bei einem Anstieg von weniger als 1 g/dl im Monat kann die Epoetindosis stufenweise um 25% erhöht werden. Bei einem Hb-Anstieg von mehr als 2 g/dl pro Monat sollte die Dosis um 25-50% reduziert werden. In der Erhaltungsphase reichen Hb-Kontrollen alle 4-8 Wochen aus. Bei Hb-Änderungen von mehr als 1 g/dl sollte die Epoetindosis um 25% erhöht bzw. reduziert werden. Im Rahmen der Anämie-Korrektur kann es zu einem Blutdruckanstieg kommen. Deshalb sollte der der Bludruck in der Korrekturphase besonders engmaschig kontrolliert werden, solange bis die Erhaltungsphase erreicht ist. Im Falle eines ausgeprägten Blutdruckanstiegs sollte bei Hämodialysepatienten die antihypertensive Therapie intensiviert werden und das Trockengewicht überprüft werden, ggf. durch vermehrte Ultrafiltration extrazelluläre Flüssigkeit entzogen werden. Adjuvante Therapie der renalen Anämie mit Eisen Alle Patienten mit renaler Anämie, die mit einem Epoetin behandelt werden, sollten zusätzlich eine Eisen-Substitution erhalten, um ein optimales Ansprechen auf Epoetin zu gewährleisten. Hämodialysepatienten haben in der Regel einen größeren Eisenbedarf als Prädialyse- oder CAPD-Patienten. Intravenöses Eisen stellt die Darreichungsform der Wahl dar, da orales Eisen bei niereninsuffizienten Patienten nur schlecht resorbiert wird. In der Korrekturphase der renalen Anämie werden 25-150 mg Eisen pro Woche für die gesteigerte Erythropoese benötigt. In der Erhaltungsphase wird der Eisenbedarf von Hämodialysepatienten auf etwa 200 mg/Monat veranschlagt. Die Eisenparameter: Ferritin, TSAT und ggf. %hypochrome Ery, sollten regelmäßig kontrolliert werden: - Stabiler Hb, keine Epoetin-Therapie: 2-6 Monate Korrekturphase bei Epoetin-Therapie: 4-6 Wochen Erhaltungsphase bei Epoetin-Therapie: 1-3 Monate Bei der Wahl des intravenösen Eisenpräparats ist in besonderem Maße auf die Verträglichkeit zu achten. Eisensaccharose (Venofer®) gilt als sicherstes Präparat gefolgt von Eisengluconat (Ferrlecit®). Wegen potentiell lebensbedrohlicher Unverträglichkeitsreaktionen wird von der Verwendung von Eisendextran (Cosmofer®) abgeraten. Therapie der renalen Anämie mit Blut-Transfusionen Bei Patienten mit Niereninsuffizienz sollten Blutübertragungen weitestgehend vermieden werden, besonders in solchen Fällen, wo eine Transplantation angestrebt wird. Transfusionen können indiziert sein, wenn eine symptomatische Anämie mit Fatigue, Angina oder schwerer Dyspnoe bei Patienten mit ausgeprägter Comorbidität (Diabetes, KHK, Herzinsuffizienz, etc.) besteht. Auch bei akutem Blutverlust oder Hämolyse und bei Erkrankungen des Knochemarks (MDS) sowie ausgeprägter Epoetin-Resistenz können Blutübertragungen notwendig werden. Nichtansprechen auf eine Epoetin-Behandlung Von einer Epoetin-Resistenz spricht man, wenn es bei einem Patienten unter Epoetin in einer Dosierung von 20.000 U/Woche oder mehr nicht zu einem Hb-Anstieg kommt. Häufige Ursachen für ein solches Nichtansprechen sind Eisenmangel, Blutverlust oder ein inflammatorischer Zustand. Ferner sollte auch immer an das Voliegen einer Pure Red Cell Aplasia (PRCA) gedacht werden. Pure Red Cell Aplasia (PRCA) Eine PRCA kann vorliegen, wenn ein Patienten unter Epoetin-Behandlung eine transfusionsbedürftige Anämie mit niedrigen Retikulozyten (<10.000/µl) entwickelt. Typischerweise findet sich die Zahl der Erythroblasten im Knochenmark auf weniger als 5% bei ansonsten normaler Zellularität erniedrigt, im Serum lassen sich anti-ErythropoetinAntikörper nachweisen. In solchen Fällen sollte jegliche Epoetin-Therapie (wg. Kreuzreaktivität) gestoppt werden. In manchen Fällen hat sich eine immunsuppressive Therapie oder eine erfolgreiche Nierentransplantation als günstig erwiesen. Literatur Revised European Best Practice Guidelines for the management of anaemia in patients with chronic renal failure. Nephrol Dial Transplant 19 (Suppl. 2): 1-47, 2004 Die genannten Empfehlungen sind ohne Gewähr, die Verantwortung liegt ausschließlich bei den behandelnden Ärztinnen und Ärzten