Radiodiagnostik von Tumoren des Harntrakts
Werbung

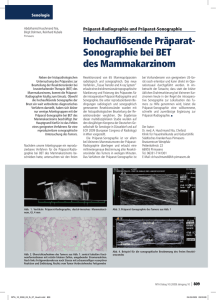
Radiodiagnostik von Tumoren des Harntrakts Ferdinand Frauscher Uroradiologie Department Radiologie Medizinische Universität Innsbruck 1 Tumore des Urogenitaltraktes beinhalten bösartige Veränderungen der Prostata, der Niere, der Harnblase bzw. des Nierenbeckens und des Harnleiters, des Hodens und des Penis. Tumore des Urogenitaltraktes machen ca. 18% aller Tumore aus. Die Bildgebung stellt einen essentiellen Eckpfeiler in der Früherkennung dar. Die Früherkennung ist wiederum essentiell für die richtige Therapiewahl und für die Prognose. 2 Prostata: Das Adenokarzinom der Prostata ist mittlerweile das häufigste Krebsleiden des Mannes in den westlichen Ländern mit einer Inzidenz in Deutschland von über 40.000 sowie einer Mortalität von über 11.000 Männern. Der Häufigkeitsgipfel liegt jenseits des 60. Lebensjahres. Seltene Entitäten sind Sarkome der Prostata; diese kommen vor allem im jugendlichen Alter vor. Für die Diagnostik des Prostatakarzinoms stellt das prostataspezifische Antigen (PSA) als Serumtumormarker einen entscheidenden Faktor dar. Die digito-rektale Untersuchung der Prostata ist immer noch Standard, aber von geringerer Relevanz. Die Vorsorgeuntersuchung wird ab dem 45. Lebensjahr empfohlen. Bei verdächtigen Befundergebnissen erfolgt die histologische Sicherung über transrektal gesteuerte systematische Mehrfach-Biopsie. Leider hat die systematische Biopsie wesentliche Limitationen, wodurch bis zu 35% der Karzinome nicht gefunden werden. Neue Verfahren beinhalten die Farb, - und Power-Doppler Sonographie, welche die Prostatadurchblutung, und somit die Tumordurchblutung darstellen können. Eine neue und noch genauere Methode ist die ultraschallkontrastmittelverstärkte Sonographie, wobei Mikrobläschen die Tumorgefäße darstellen können. Hierbei konnte gezeigt werden, dass die Prostatakarzinomerkennung im Vergleich zur systematischen Biopsie gesteigert werden kann (Abb 1,2). Ein völlig neues Verfahren ist die Elastographie, welche die Gewebehärte bestimmen kann. Da Tumore härter sind als normales Gewebe, ist damit eine verbesserte Tumordetektion möglich (Abb 3,4). Erste Studien bestätigen dies eindeutig. Mit diesen Verfahren ist eine gezielte Biopsie möglich, und damit auch neue therapeutische Aspekte eröffnen wird. Die MRT mittels endorektaler Spule eignet sich sehr gut zur Darstellung der Prostata (Abb 5,6). Hierbei kann die Prostataanatomie und mittels Kontrastmittel die Perfusion beurteilt werden. Die MRT eignet sich sehr gut zum Staging des Prostatakarzinomes, und auch zur Detektion. Die gezielte Biopsie mittels MRT ist derzeit sehr zeitaufwändig und technisch kompliziert, und daher nur in bedingt einsetzbar. 3 Abb. 1 a Abb. 1 b Kontrastmittelverstärkte Sonographie der Prostata: Die normale B-Bild Sonographie der Prostata zeigt keine Auffälligkeiten Die kontrastmittelverstärkte Sonographie zeigt ein verstärkt durchblutetes Areal rechts (Pfeile), einem Karzinom entsprechend. Diese wurde mittels gezielter Biopsie bestätigt. 4 US US Abb. 2 a Abb. 2 b 5 Kontrastmittelverstärkte Sonographie der Prostata: Die normale B-Bild Sonographie der Prostata zeigt keine Auffälligkeiten Die kontrastmittelverstärkte Sonographie zeigt ein verstärkt durchblutetes Areal links (Pfeile), einem Karzinom entsprechend. Diese wurde mittels gezielter Biopsie bestätigt. Abb. 3 Die Elastographie der Prostata zeigt harte (blaue) Areale beidseits, einem multifokalem Karzinom entsprechend. Die Prostatakapsel (rot) ist intakt, und somit kein Anhaltspunkt für das Vorliegen einer Kapselüberschreitung. 6 Abb. 4 Die Elastographie der Prostata zeigt ein hartes (blaues) Areal linksseitig, einem Karzinom entsprechend. Abb. 5 MRT (axiales Bild) zeigt ein Prostatakarzinom rechtsseitig (signalarmes (dunkles) Areal). 7 Abb. 6 MRT (koronares Bild) zeigt ein Prostatakarzinom zentral gelegen (signalarmes (dunkles) Areal) mit Bild der Samenblaseninfiltration (Stadium: T3b) 8 Niere: Das Nierenzellkarzinom zeigt ebenfalls eine steigende Inzidenz mit mittlerweile sechs bis elf Erkrankungen auf 100.000 Einwohner pro Jahr. Verschiedene histologische Einteilungen des Nierenzellkarzinoms sind auch für die Prognose bedeutsam. Das häufigste ist das klarzellige Karzinom (73%), gefolgt vom papillären (5%), chromophoben (5%) und Sammelgangskarzinom (5%). Als bildgebende Verfahren stehen die Sonographie, die intravenöse Ausscheidungsurographie (Abb 7), die Computertomographie (CT) und Magnetresonanz-tomographie (MRT) zur Verfügung. Durch den flächendeckenden Einsatz der Sonographie werden Nierentumore zunehmend im kurativen Frühstadium entdeckt. Die Sonographie ermöglicht die Früherkennung des Tumors, und eine Unterscheidung zwischen Zyste und soliden Tumor. Zur weiteren Absicherung der Diagnose werden in der Regel CT und die MRT verwendet. Die CT erlaubt eine Unterscheidung zwischen dem gutartigen Tumor, dem Angiomyolipom, durch den Nachweis von Fett. Das Nierenzellkarzinom läßt sich aufgrund der Kontrastmittelanreicherung erkennen. Für die Diagnostik von Nierenraumforderungen mittels der CT ist ein Mehrphasen Protokoll (z.B.: 4 Phasen CT) notwendig, da die Kontrastmitteldynamik wertvolle Hinweise auf die Tumorart liefert (Abb 8). Oft gelingt jedoch keine definitive Diagnose mit der CT, sodaß eine weiterführende MRT notwendig ist (Abb 9, 10). Die MRT hast sich in der Zystendiagnostik der CT überlegen gezeigt. Weiters ist mit der MRT eine Darstellung des Harntraktes (MR-Urographie) ohne Kontrastmittelgabe durchführbar, welches für die Diagnostik von Tumoren des Nierenbeckenkelchsystems und des Ureters wichtig ist (Abb 11). 9 Abb. 7 Intravenöse Ausscheidungsurographie mit unauffälliger Darstellung des Nierenbeckenkelchsystems, Harnleiters und der Harnblase. Abb. 8 10 4-Phasen CT (nativ – 40s – 130s – 10 min): Nierenzellkarzinom im mittleren Drittel der rechten Niere. Abb. 9 Kontrastmittel CT zeigt Nierenzellkarzinom der rechten Niere (Pfeil). Abb. 10 Die MRT zeigt ebenfalls das Nierenzellkarzinom der rechten Nieren. Das helle Areal repräsentiert einen sehr gut vaskularisierten Anteil (Pfeil). 11 Abb. 11 MRT der Niere (coronar): Raumforderung im Bereich des Nierenbeckens linksseitig – einem Nierenbeckenkarzinom entsprechend. 12 Harnblase: Das Blasenkarzinom sollte bezüglich der unterschiedlichen Therapiestrategien in ein oberflächlich wachsendes und ein muskelinvasives unterteilt werden. Ausgehend von entarteten Urothelzellen kann diese Art von Tumoren sowohl in der Blase als auch entsprechend einer panurothelialen Erkrankung im Nierenbecken bzw. im Harnleiter auftreten. Seltene maligne Veränderungen der Harnblase bzw. der ableitenden Harnwege sind das Adenokarzinom, das Plattenepithelkarzinom bzw. Sarkome. Leitsymptom urothelialer maligner Veränderungen ist die schmerzlose Makrohämaturie. Hierbei folgen endoskopische Maßnahmen wie die Blasenspiegelung bzw. die Harnleiter- und Nierenbeckenspiegelung mit entsprechender Histologiegewinnung zur Absicherung der Diagnose. Bildgebende Verfahren zur Abklärung der Harnblase sind das Ausscheidungsprogramm, die Sonographie, die CT oder die MRT. Neue bildgebende Verfahren zur Diagnostik der ableitenden Harnwege sind die CT- und die MR–Urographie, welche der intravenösen Ausscheidungsgraphie deutlich überlegen sind. Die Sonographie eignet sich gut zur Erkennung von Blasentumoren, jedoch hängt die Sensitivität von der Blasenfüllung ab, weiters werden kleine und rasenartig wachsende Tumore damit nicht erfaßt. Die CT und die MRT sind der Sonographie überlegen, wobei die MRT das beste bildgebende Verfahren darstellt (Abb 12,13,14,15). Leider ist auch mittels MRT ein exaktes lokales Staging nicht möglich, sodaß die Zystoskopie weiterhin unersetzbar ist. Abb. 12 13 Die MRT (T2 gewichtet, axial) zeigt dieHarnblase mit einem Harnblasentumor rechtsseitig (signalarm). Abb. 13 Die MRT (T2 gewichtet, sagittal) zeigt einen Harnblasentumor an der Harnblasenhinterwand (signalarm). Abb. 14 Die MRT (T2 gewichtet) zeigt die Harnblase mit Harnblasendivertikelkarzinom linksseitig (signalarm), sowie ein blandes Divertikel rechtsseitig. 14 Abb. 15 Die MRT (T1 gewichtet) zeigt die Harnblase mit einem Harnblasendivertikelkarzinom linksseitig (gemischt signalreich und signalarm). Die hellen Arealen entsprechen den Karzinomanteilen mit Kontrastmittelaufnahme. 15 Hoden: Keimzelltumoren des Hodens stellen die häufigste solide Malignomerkrankung junger Männer im Alter von ca. 15 bis 35 Jahren dar. Die Inzidenz ist gering, weist jedoch eine stetige Zunahme auf und liegt in Deutschland derzeit bei knapp zehn auf 100.000. Klinisch erfolgt die histologische Einteilung seminomatöse und nicht seminomatöse Keimzelltumoren. Hieraus erfolgen unterschiedliche Therapiestrategien. Der Keimzelltumor ist mittlerweile, alle Stadien inbegriffen, in über 90 % durch eine multimodale Therapie heilbar, wobei hierbei die platinbasierte Chemotherapie eine zentrale Rolle einnimmt. Die Hodentumormarker humanes Chorion, Gonodatropin (HCG) und humane plazentare alkalische Phosphatase (hPLAP) beim Seminom bzw. !-Fetoprotein (AFP) beim Nichtseminom stellen als diagnostische wie auch therapeutische Verlaufsparameter ein wertvolles Hilfsmittel dar. Maligne Veränderungen des Hodens können palpatorisch entdeckt werden. Kleine Tumore werden mittels der Sonographie detektiert. Die Sonographie – mit hochauflösenden Sonden bis 17.0 MHz - ist das Verfahren der ersten Wahl in der Hodentumordiagnostik (Abb 16, 17). Eine genaue Differenzierung ist nicht möglich, jedoch können gutartige Zysten von malignen Tumoren eindeutig unterschieden werden. Zusätzlich bietet die Farbdoppleruntersuchung Informationen über die Vaskularisation, welche eine Unterscheidung zwischen entzündlichen und tumorösen Geschehen erlauben (Abb 18). Die MRT hat sich in speziellen Fällen in der Differenzierung von komplex-zystischen versus soliden Läsionen als nützlich gezeigt, aufgrund der relativ langen Untersuchungszeit und der Kosten wird die MRT routinemäßig nicht eingesetzt. Die CT ist das Verfahren der Wahl im Tumorstaging. 16 Abb. 16 Die hochauflösende Sonographie zeigt einen rundlich konfigurierten Tumor (Seminom). 17 Abb. 17 Die Sonographie des Hodens zeigt echoarme Areale (dunkel), einem Seminom entsprechend. 18 Abb. 18 Die Farbdopplersonographie zeigt eine gut vaskularisierten Hodentumor 19 Penis: Das Plattenepithelkarzinom des Penis ist eine Tumorerkrankung des älteren Mannes, und relativ selten. Risikofaktoren können chronische Papillomvirusinfektionen und auch mangelnde Hygiene auf dem Boden einer Phimose sein. Das Peniskarzinom wird in der Regel klinisch diagnostiziert. Im Zweifelsfällen wird vor operativer Therapie eine histologische Sicherung durchgeführt. Zur weiteren Ausbreitungsdiagnostik werden ebenfalls die Sonographie, die CT- bzw. MRT herangezogen. 20 Zusammenfassung: Die bildgebenden Verfahren sind ein essentielles Werkzeug in der Früherkennung, sowie im Staging von Tumoren des Harntraktes. Die Sonographie wird als Methode der ersten Wahl eingesetzt, wobei damit eine Erkennung von Nieren- und Hodentumoren sehr gut gelingt. Neue Verfahren zeigen ein großes Potential in der Prostatakarzinomdiagnostik. Die CT ist das Verfahren der Wahl in der exakten Abklärung von Nierenraumforderungen, sowie für das Staging von Hoden- und Harnblasentumore. Die MRT stellt das beste bildgebende Verfahren in der Diagnostik von Harnblasentumore dar, weiters hat die MRT ein hohes Potential in der Abklärung von Nierenbecken und Uretertumore sowie im Prostatakarzinomstaging. Insgesamt ist die bildgebende Diagnostik essentiell bei der Abklärung von Tumoren des Harntraktes. 21