fortbildung kinder auf der onkologie zentrum
Werbung

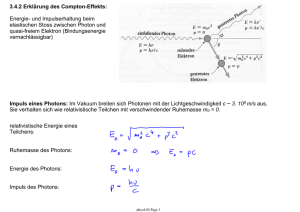
Wir schaffen Wissen – heute für morgen Paul Scherrer Institut Dr. med. Dominic Leiser Die Behandlung von Kindern am Zentrum für Protonentherapie PSI PSI, 21. Februar 2015 Kinder und Krebserkrankungen: • Obschon Krebs bei Kindern sehr selten ist, sind Krebserkrankungen die zweit häufigste Todesursache bei Kindern. Im Zeitraum von 2007–2011 wurden in der Schweiz im Durchschnitt jährlich rund 181 Neuerkrankungen und weniger als 26 Todesfälle registriert*. • Die Haupttodesursache bei Kindern sind Unfälle • Krebserkrankungen treten bei Säuglingen und 1- bis 4-jährigen Kindern häufiger auf als im frühen Schulalter. • Etwa 1/3 der Krebstodesfälle sind aufgrund von Leukämie. • Die Sterblichkeitsrate hat um 50% abgenommen seit 1973. * Bundesamt für Statistik Page 2 Page 3 Patienten(auswahl) am PSI • Externe Anfrage • Besprechung am Tumorboard – Indikation für Radiotherapie? – Beste Radiotherapietechnik? – Prognose/Lebenserwartung? • Vergabe der Termine nach med. Indikation – limitierte (Anästhesie-) TherapieSlots Page 4 Patienten behandelt 2010 - 2012 Pediatric Patients absolute % 1- <3 J 41 27% 3 - <6 J 32 21% 6 - <10 J 34 23% 10 - <14 J 23 15% 14 - <18 J 20 14% 150 100% 350 300 250 200 150 100 50 0 total number 303 <18 years 150 Anesthesia 86 Page 5 Tumorarten der behandelten Kinder am PSI Diagnoses absolut % carcinoma H&N 4.00 3% chondrosarcoma 4.00 3% chordoma 9.00 6% meningioma 2.00 1% CNS parenchymal tumors 71.00 47% sarcoma, bone 13.00 9% sarcoma, soft tissue 37.00 25% mesenchymal tumor, begnin 1.00 0% Varia 9.00 6% Fallbeispiel 150.00 100% Page 6 Fallbeispiel 6: jähriges Mädchen 04/14 Beginn mit Kopfschmerz und Erbrechen, (Hirndrucksymptomatik) Weitere Symptome: Torticollis, linksseitige Facialisparese (House-Brackmann 1) => OP Page 7 Fallbeispiel 6: jähriges Mädchen 04/14 Beginn mit Kopfschmerz und Erbrechen, (Hirndrucksymptomatik) Weitere Symptome: Torticollis, linksseitige Facialisparese (House-Brackmann 1) prä-OP 05/14 subtotale Tumorresektion => Histopathologie: anaplastisches Ependymom WHO Grad III post-OP Page 8 Ependymom • Das Ependymom entsteht aus neoplastischen Ependymzellen • Im Bereich der ependymalen Auskleidung der Ventrikel, 2/3 sind infratentoriell lokalisiert. • Prädilektionsstelle ist die hintere Schädelgrube im IV. Ventrikel häufig mit Ausbreitung in den Kleinhirnbrückenwinkel, den Hirnstamm und bis zum oberen Halsmark • Es tritt vorwiegend in den ersten beiden Lebensdekaden auf • 10 % der primären intrakraniellen Kindertumoren Page 9 Ependymom Einteilung Klassifikation gemäß WHO Subependymom (Grad I°) Myxopapilläres Ependymom (Grad I°) Ependymom (Grad II°) Anaplastisches Ependymom (Grad III°) M-Stadium M0 Kein Anhalt für Streuung M1 Mikroskopischer Tumorzellnachweis im Liquor M2 Mikroskopische Metastasen intrakraniell M3 Makroskopische Metastasen spinal M4 Metastasen außerhalb des ZNS Page 10 Ependymom Graph demonstrating actuarial local control rates (shown in decimal form [y axis]). The numbers in parentheses designate the number of remaining patients at risk at the given time interval. N = number of patients; RT = radiotherapy. Rogers et al, J Neurosurg. 2005 Apr;102(4):629-36. Is gross-total resection sufficient treatment for posterior fossa ependymomas? Page 11 Fallbeispiel 6 jährige Patienten 04/14 Beginn mit Kopfschmerz und Erbrechen, (Hirndrucksymptomatik) Weitere Symptome: Torticollis, linksseitige Facialisparese (House-Brackmann 1), Morgenerbrechen 05/14 subtotale Tumorresektion Histopathologie: anaplastisches Ependymom WHO Grad III 05/14 MRI mit nahezu kompletter Resektion des sehr grossen Tumors, lediglich vor der Medulla oblongata und posterior der Pons sowie am Brachium pontis und am linken Cerebellum Reste 05/14 MRI der Wirbelsäule : kein Hinweis auf spinale Metastasierung 06-07/14 Chemotherapie gemäss Protokoll HIT-SKK 2000 07/14 Zuweisung zur Protonentherapie Vorbereitung am PSI: 1. Tag: Erstkonsultation, Anästhesiegespräch 2. Tag: Moulage, Planungs-CT in Sedation Page 12 1. Serie bis 30.6 Fallbeispiel 6 jährige Patienten 2. Serie bis 3. Serie bis 4. Serie bis 50.4 54 59.4 Page 13 Fallbeispiel 6 jährige Patienten Summenplan 100% = 59.4 Gy(RBE) Page 14 Fallbeispiel 6 jährige Patienten Summenplan 100% = 59.4 Gy(RBE) Bei der Abschluss-Untersuchung: • Allgemeinstatus sehr gut • Umschriebene Alopezie Grad I im Nackenbereich, • Radiodermatitis Grad I Page 15 Protonen- versus Photonen-Radiotherapie: Representative (A) proton RT plan and (B) intensity-modulated RT plan for infratentorial ependymoma. MacDonald S M et al. Neuro Oncol 2013;15:1552-1559 Page 16 Protonen- versus Photonen-Radiotherapie: Falls M+ Ependymom=> Ganzachsenbestrahlung • • Dosisvergleiche zeigen eine 8-15-fache Risikoreduktion für strahleninduzierte Zweitkarzinome (Miralbell R, Oncol Biol Phy 2002) Analyse aus Schweden: initialen Kosten der Protonentherapie ungefähr 2.5-mal höher als die Kosten der Photonentherapie. (Lundkvist J, Cancer 2005) Aber Behandlungskosten der Photonentherapie-assoziierten Nebenwirkungen 8-mal höher. Zusatzkosten entstanden aufgrund von IQ Verlust, Haarverlust, Wachstumshormon-Defizit, Hypothyreoidismus, Osteoporose und Zweitkarzinomen. Photonentherapie insgesamt 2.6-mal teurer als die Protonentherapie, bei 0.68 Qualitäts-angepassten Lebensjahren (QALY) weniger. Page 17 Protonen- versus Photonen-Radiotherapie: Risiko der Induktion von Sekundärmalignomen Mass. General Hospital, Boston (Chung, ASTRO 2008): Retrospektive Studie. Vergleich von 503 Protonen-Patienten (1974-2001) mit 1591 Photonen Patienten (SEER*-Krebsregister)(“matched cohorts”) Nachsorgezeit (median): 7.7 Jahre (Protonen), 6.1 Jahre (Photonen) Inzidenz von Sekundärmalignomen: 6.4% Protonen (32 Pat.) versus 12.8% Photonen (203 Pat.) P = 0.0001 Page 18 Protonen- versus Photonen-Radiotherapie: Neurokognitive Funktion Siop 2010, Boston Page 19 Die Protontherapie Anlage am PSI: Vom Beschleuniger zur Behandlung Gantry 1 Gantry 2 COMET cyclotorn Exp/PIF Optis 2 Page 20 PSI’s supraleitendes Cyclotron Protonen = positive geladene Teilchen = Teilchenbeschleuniger 3.5m Durchmesser 250 MeV Protonen Max. Reichweite in Wasser ~37cm Page 21 Die Protontherapie Anlage am PSI: Vom Beschleuniger zur Behandlung Gantry 1 Gantry 2 COMET cyclotorn Exp/PIF Optis 2 Page 22 Gantry 1 – Bestrahlung von Tiefliegenden Tumoren Spot scanning an Gantry 1 Seit 1996 Bestrahlung von tiefliegenden Tumoren mit 90-230 MeV Protonen (~4-30cm Reichweite) a rotation Page 23 Gantry 2 Page 24 Gantry 2 Page 25 Die Protontherapie Anlage am PSI: Page 26 Page 26 Strahlentherapie mit Protonen dosis Tiefendosiskurve Protonen Gewebetiefe im Patient Page 27 Der physikalische Vorteil 1.0 photons spread-out Bragg peak single proton dose 0.8 Unnötige Dosisbealstung Photonen Unnötige Dosisbelastung Protonen 0.6 Bragg peak 0.4 0.2 tumor 0.0 0 10 20 depth [cm] 30 40 Es gibt keinen signifikanten radiobiologischen Unterschied zwischen Protonen und Photonen Hauptvorteil der Protonen verglichen mit Protonen: Die Dosisverteilung Page 28 Protonen – Technik am PSI Das ‚spot scanning‘ Prinzip Ablenkmagnet Proton pencil beam Target ‘Range shifter’ plate Page 29 Protonen – Technik am PSI PSI Spot scanning - Technik Page 30 Strahlentherapie im Kindes- und Kleinkindesalter Protonentherapie weltweit anerkannt als bevorzugte Form der Strahlentherapie • Hochpräzisionstherapie auf „kleinem“ anatomischen Raum • Deutliche Reduktion „unnötiger“ Bestrahlung von Normalgeweben • Reduktion von Strahlung = Reduktion von Entwicklungsstörungen = Reduktion von Langzeitschäden • Reduktion des Risikos der Induktion von Zweitkrebs im späteren Leben Page 31