und Behandlungsalgorithmus
Werbung
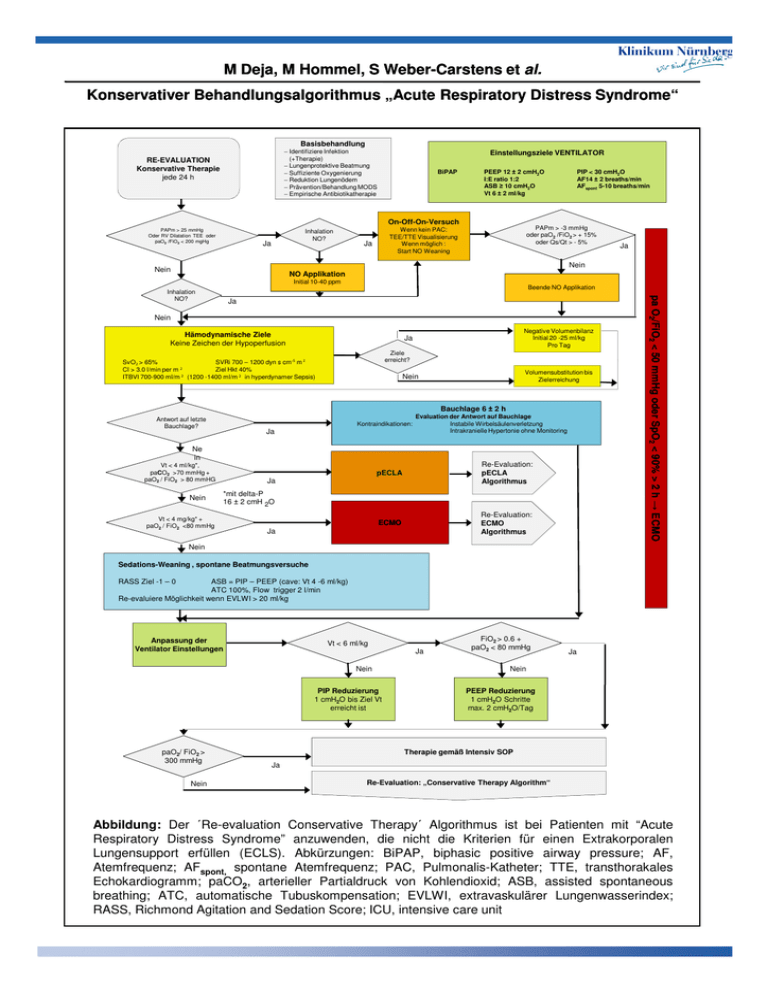
M Deja, Deja, M Hommel, S WeberWeber-Carstens et al. Konservativer Behandlungsalgorithmus „Acute Respiratory Distress Syndrome“ Basisbehandlung − Identifiziere Infektion (+Therapie) − Lungenprotektive Beatmung − Suffiziente Oxygenierung − Reduktion Lungenödem − Prävention/Behandlung MODS − Empirische Antibiotikatherapie RE-EVALUATION Konservative Therapie jede 24 h Einstellungsziele VENTILATOR BiPAP PEEP 12 ± 2 cmH2O I:E ratio 1:2 ASB ≥ 10 cmH2O Vt 6 ± 2 ml/kg On-Off-On-Versuch PAPm > 25 mmHg Oder RV Dilatation TEE oder paO2 /FiO2 < 200 mgHg Inhalation NO? Ja PAPm > -3 mmHg oder paO2 /FiO2 > + 15% oder Qs/Qt > - 5% Wenn kein PAC: TEE/TTE Visualisierung Wenn möglich : Start NO Weaning Ja PIP < 30 cmH2O AF14 ± 2 breaths/min AFspont 5-10 breaths/min Ja Nein Nein NO Applikation Initial 10-40 ppm Beende NO Applikation Ja Nein Hämodynamische Ziele Keine Zeichen der Hypoperfusion Negative Volumenbilanz Initial 20 -25 ml/kg Pro Tag Ja Ziele erreicht? SvO2 > 65% SVRi 700 – 1200 dyn s cm-5 m 2 CI > 3.0 l/min per m 2 Ziel Hkt 40% 2 ITBVI 700-900 ml/m (1200 -1400 ml/m 2 in hyperdynamer Sepsis) Volumensubstitution bis Zielerreichung Nein Bauchlage 6 ± 2 h Antwort auf letzte Bauchlage? Kontraindikationen: Ja Evaluation der Antwort auf Bauchlage Instabile Wirbelsäulenverletzung Intrakranielle Hypertonie ohne Monitoring Ne in Vt < 4 ml/kg*, paCO2 >70 mmHg + paO2 / FiO2 > 80 mmHG Nein pECLA Re-Evaluation: pECLA Algorithmus ECMO Re-Evaluation: ECMO Algorithmus Ja *mit delta-P 16 ± 2 cmH 2O Vt < 4 mg/kg* + paO2 / FiO2 <80 mmHg Ja pa O2/FiO2 < 50 mmHg oder SpO2 < 90% > 2 h → ECMO Inhalation NO? Nein Sedations-Weaning , spontane Beatmungsversuche RASS Ziel -1 – 0 ASB = PIP – PEEP (cave: Vt 4 -6 ml/kg) ATC 100%, Flow trigger 2 l/min Re-evaluiere Möglichkeit wenn EVLWI > 20 ml/kg Anpassung der Ventilator Einstellungen Vt < 6 ml/kg Ja Nein PIP Reduzierung 1 cmH2O bis Ziel Vt erreicht ist paO2/ FiO2 > 300 mmHg Nein FiO2 > 0.6 + paO2 < 80 mmHg Ja Nein PEEP Reduzierung 1 cmH2O Schritte max. 2 cmH2O/Tag Therapie gemäß Intensiv SOP Ja Re-Evaluation: „Conservative Therapy Algorithm“ Abbildung: Der ´Re-evaluation Conservative Therapy´ Algorithmus ist bei Patienten mit “Acute Respiratory Distress Syndrome” anzuwenden, die nicht die Kriterien für einen Extrakorporalen Lungensupport erfüllen (ECLS). Abkürzungen: BiPAP, biphasic positive airway pressure; AF, Atemfrequenz; AFspont, spontane Atemfrequenz; PAC, Pulmonalis-Katheter; TTE, transthorakales Echokardiogramm; paCO2, arterieller Partialdruck von Kohlendioxid; ASB, assisted spontaneous breathing; ATC, automatische Tubuskompensation; EVLWI, extravaskulärer Lungenwasserindex; RASS, Richmond Agitation and Sedation Score; ICU, intensive care unit M Deja, Deja, M Hommel, S WeberWeber-Carstens et al. Behandlungsalgorithmus „Acute „Acute Respiratory Distress Syndrome“ Basisbehandlung Einstellungsziele VENTILATOR − Identifiziere Infektion (+Therapie) − Lungenprotektive Beatmung − Suffiziente Oxygenierung − Reduktion Lungenödem − Prävention/Behandlung MODS − Empirische Antibiotikatherapie RE-EVALUATION pECLA / ILA Jede 24 h BiPAP PEEP 12 ± 2 cmH2O I:E ratio 1:2 ASB ≥ 10 cmH2O Vt 6 ± 2 ml/kg On-Off-On-Versuch PAPm > 25 mmHg oder RV Dilatation TEE oder paO2 / FiO2 < 200 mmHg Ja NOInhalation? Ja PIP < 30 cmH2O AF14 ± 2 breaths/min AFspont 5-10 breaths/min PAPm Abfall > -3 mmHg oder paO2 /FiO2 > + 15% oder Qs/Qt > - 5% Wenn kein PAC: TEE/TTE Visualisierung Wenn möglich : Start NO Weaning Yes Nein Nein No pa O2/FiO2 < 50 mmHg oder SpO2 < 90% > 2 h → ECMO NO Anwendung Initial10-40 ppm NO Inhalation? Beende NO Applikation Ja Nein Hämodynamische Ziele Keine Zeichen der Hypoperfusion Ja Negative Volumenbilanz Initial 20 -25 ml/kg Pro Tag Nein Volumensubstitution zum Erreichen von Zielen Ziele realisiert? SvO2 > 65% SVRi 700 – 1200 dyn s cm-5 m 2 CI > 3.0 l/min per m 2 Ziel Hkt 40% ITBVI 700-900 ml/m 2 (1200 -1400 ml/m 2 in hyperdynamer Sepsis) Bauchlage 6 ± 2 h Antwort auf letzte Bauchlage? Kontraindikationen: Ja Evaluation der Antwort auf Bauchlage Instabile Wirbelsäulenverletzung Intrakranielle Hypertonie ohne Monitoring Nein Sedations-Weaning , spontane Beatmungsversuche RASS Ziel -1 – 0 ASB = PIP – PEEP (cave: Vt 4 -6 ml/kg) ATC 100%, Flow trigger 2 l/min Re-evaluiere Möglichkeit wenn EVLWI > 20 ml/kg Anpassung der Einstellungen des Ventilators (entsprechend dem „Conservative Therapy Algorithm“ in obiger Publikation) Primär: Reduzierung des PIP auf Ziel Vt Sekundär: Reduzierung des PEEP (unter Kontrolle Oxygenierung) Cave: falls aufgrund von schwerer Fibrose Ziel Vt nicht möglich, reduziere PIP auf < 30 cmH 2O pa CO2 < 60 mmHg und RASS – 1/0 Nein MV < 15 l/min Ja Ja Nein O2 – Fluß pECLA < 2 l/min Ja pECLA Weaning 6 h ohne Gasfluß RASS – 1/0 Nein Reduziere O2 Fluß pECLA 1 l/min Schritte Nein paCO2 < 60 mmHg + RR/Vt < 105 Ja Re-Evaluation: pECLA Algorithmus Re-Evaluation: „Conservative Therapy Algorithm“ Beende pECLA Abbildung: Der Re-Evaluations Algorithmus für Patienten mit Adult Respiratory Distress Syndrome zur Initiierung eines “pumpless extracorporeal lung assist (pECLA)” (=Novalung). Abkürzungen: MV, Minutenvolumen











